Представляем обзорную статью д.м.н. Елены Владимировны Полевиченко о том, что включает в себя паллиативная помощь в перинатальном периоде, как медицинскому персоналу поддержать родителей, потерявших ребенка, и избежать "выгорания". Статья вышла в №1(2) 2019 журнала "Pallium" и публикуется с согласия редакции.
Перинатальная утрата и ее последствияСмерть ребенка – одно из самых травмирующих событий в жизни семьи. Каким бы ни был возраст утраченного сына или дочери, детская смерть оставляет длительный, чаще пожизненный след в жизни родителей, братьев и сестер, а также других родственников.
Если неизлечимо больной ребенок погибает внутриутробно или вскоре после рождения, то сложившаяся отечественная медицинская практика не связывает данное событие с работой служб паллиативной медицинской помощи (ПМП) детям. В противовес этому, в большинстве стран Европы, в США и Канаде сформирована система перинатальной паллиативной помощи. В США работает 226 региональных программ паллиативной перинатальной помощи и еще 57 программ международного уровня. Основными компонентами данной помощи являются физические, психологические, социальные и духовные виды поддержки инкурабельного пациента (рожденного и нерожденного), его семьи, а также вовлеченных профессионалов. В оказании перинатальной ПМП за рубежом принимают участие акушеры/перинатологи, анестезиологи, неонатологи, медсестры отделений интенсивной терапии и реанимации новорожденных, психологи и сотрудники социальных служб, а также конфессиональные лица [1]. Цель перинатальной ПМП заключается во всесторонней поддержке беременной женщины и ее семьи с момента установления диагноза, во время родов и смерти младенца, а также в послеродовом периоде. Усилия команды перинатальной ПМП направлены на то, чтобы женщина и ее семья, сделавшие свой репродуктивный выбор в пользу родов, а не прерывания беременности, встретили жизнь и смерть их ребенка в удобной и благоприятной среде.
К перинатальным утратам относят не только смерть новорожденного ребенка.
Более широкое понимание перинатальной утраты включает также случаи антенатальной и интранатальной гибели плода, гибель одного из плодов при многоплодной беременности, ситуации невынашивания беременности. В расширенном смысле, многие авторы считают перинатальной утратой также некурабельное бесплодие, аборт, внематочную беременность, неудачу при экстракорпоральном оплодотворении.
Перинатальная утрата является психической травмой, отреагирование которой требует времени для всех членов семьи. От успешности переживания горя в ситуации потери зависит качество жизни семьи в целом, а также – что особенно важно – дальнейшее репродуктивное поведение родителей.
Аборт как репродуктивный выбор при инкурабельных пороках развития плодаВ исследовании, проведенном в Нидерландах [2], Korenromp M. J. et al. (2005), изучили характер долгосрочных психологических последствий прерывания беременности в связи с пренатально диагностированной инкурабельной патологией плода. Исследование проводилось через 2–7 лет после прерывания беременности на сроке до 24 недель гестации в связи с врожденными пороками развития плода. Из 254 женщин патологические признаки посттравматического стрессового расстройства были отмечены у 17,3%. Определяющими факторами неблагоприятных психологических последствий были: гестационный возраст на момент прерывания > 14 недель; недостаточная поддержка со стороны партнера; низкий образовательный уровень женщины.
Общеизвестно, что аборт оказывает мощное психотравмирующее воздействие и может приводить к психическим расстройствам пограничного уровня и социальной дезадаптации [3–5]. По данным Качан М. А. (2011), у российских женщин, направленных на прерывание беременности по медицинским показаниям в поздние сроки, в 65% случаев наблюдаются клинически выраженные психические расстройства [6]. Психосоциальные последствия постабортного синдрома изучены в мировой медицинской литературе достаточно разносторонне. При том, что общая частота абортов в России интенсивно снизилась с 1186 тысяч в 2010 году до 600 тысяч в 2017 году, системная организация паллиативной помощи семье в ситуации перинатальной утраты находится у самых истоков своего развития.
Перинатальная паллиативная помощь как репродуктивный выбор при инкурабельных пороках развития плодаПо инициативе благотворительных фондов «Вера» и «Детский паллиатив» Департаментом здравоохранения Москвы в 2018 году начат пилотный проект по перинатальной ПМП в городе Москве (приказ ДЗМ № 577 от 21.08.2018 «О создании рабочей группы по мониторингу организации оказания перинатальной паллиативной медицинской помощи при тяжелых пороках развития плода»).
В приложении 3 к данному приказу указаны основные мероприятия пилотного проекта по организации оказания перинатальной ПМП при тяжелых пороках развития плода (окончание проекта - в августе 2020 г.). В задачи проекта входит анализ потребности в перинатальной ПМП в городе Москве, обучение специалистов (медперсонал, психологи, социальные работники), а также разработка алгоритма преемственности при оказании перинатальной ПМП. В качестве базовых медицинских организаций проекта определены ГБУЗ «Городская клиническая больница имени С. С. Юдина ДЗМ» и ГБУЗ «ГКБ № 24 ДЗМ». В настоящее время данный проект находится на начальных этапах реализации.
Британская ассоциация перинатальной медицины (British Association of Perinatal Medicine, ВАРМ) представила в 2010 году доклад рабочей группы под названием «Паллиативная помощь (поддерживающая помощь и помощь в конце жизни). Основы клинической практики в перинатальной медицине» [7]. Согласно данному документу, перинатальная паллиативная помощь – это планирование и обеспечение поддерживающего прижизненного лечения и помощь в конце жизни плода, новорожденного или младенца, а также его семьи при ведении кандидата с соответствующим заболеванием.

«В центре внимания перинатальной службы находится именно мама — ей надо помочь»
Американский педиатр Джоан Вульф о системе перинатальной помощи, мультидисциплинарной команде и отказе от реанимации
В качестве кандидатов для оказания перинатальной паллиативной помощи рассматриваются 5 категорий:
- Антенатальный или постнатальный диагноз заболевания, несовместимого с долгосрочной выживаемостью (двусторонняя агенезия почек, анэнцефалия);
- Антенатальный или постнатальный диагноз заболевания с высоким риском тяжелой заболеваемости или смерти (тяжелый двусторонний гидронефроз с нарушением функции почек);
- Дети, родившиеся жизнеспособными, интенсивная терапия которых была расценена как неуместная;
- Постнатальные клинические состояния с высоким риском тяжелого повреждения качества жизни, и если ребенок получает жизнеподдерживающее лечение или может в какой-то момент нуждаться в мерах поддержания жизни (тяжелая ишемически-гипоксическая энцефалопатия);
- Постнатальные состояния, приводящие к невыносимым страданиям ребенка в ходе болезни или лечения, когда паллиативная помощь отвечает интересам ребенка (тяжелый некротический энтероколит).
Обязательными компонентами плана перинатальной паллиативной помощи британские эксперты считают следующие:
1 – планирование акушерской помощи – антенатальной;
2 – планирование акушерской помощи – интранатальной;
3 – выбор и подготовка места для родоразрешения (включая роды на дому);
4 – подтверждение окончательного диагноза после рождения;
5 – планирование помощи в случае многоплодной беременности (для здорового и для больного плода);
6 – постнатальная помощь матери (включая эмоциональную поддержку).
Основными этапами оказания перинатальной паллиативной помощи в докладе рабочей группы ВАРМ (2010) обозначены: определение показаний к перинатальной ПМП; информирование семьи и документирование согласия на паллиативную помощь; перевод под наблюдение службы паллиативной помощи; междисциплинарная оценка возможностей и потребностей семьи; планирование паллиативной помощи совместно с семьей; планирование помощи в конце жизни; помощь после смерти.
Психологическая помощь при перинатальной утратеВо многих странах с развитой системой перинатальной паллиативной помощи разработаны стандартизированные рекомендации по сопровождению семей в ситуации перинатальной утраты. В частности, авторами из США Wool C., Catlin A. (2018) представлен детальный обзор американских рекомендаций по психологическому сопровождению семьи на этапе горевания в связи с перинатальной утратой ребенка (bereavement) [8]. Основное содержание данных рекомендаций представлено ниже:
- Оцените родительские пожелания насчет особых ритуалов окончания жизни, таких как духовные практики (молитвы, крещение) и культурные предпочтения. Например, конкретное пожелание родителей находиться вместе со своим младенцем после его смерти и выполнять определенные ритуалы позволяет планировать и предлагать конкретные услуги.
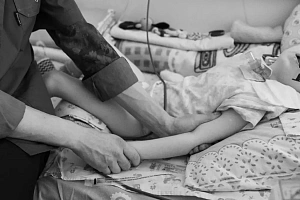
- Поддержите участие родителей в повседневном уходе за ребенком в конце жизни (купание, переодевание, кормление). Поддерживайте любые проявления родительской заботы в этот период (брать на руки, качать, обнимать ребенка).
- Предоставьте родителям возможность сохранения памятных вещей о ребенке, таких как прядь волос, гипсовые отпечатки ладоней и стоп, после выписки – детское одеяло или специальная мягкая игрушка.
4. Фотографии позволяют семьям сохранить особые воспоминания о своем ребенке. В американском исследовании Blood C. и Cacciatore J. (2014) было опрошено 104 семьи об их отношении к фотографиям, оставшимся у них после перинатальной потери. В результате опроса было установлено, что 98,9% родителей, у которых имелись фотографии, одобряли эти фото, а среди 11 родителей, у которых фотографий не было, 9 хотели бы их иметь [9]. Профессиональные услуги фотографа доступны повсеместно. Поддержите родителей, которые хотят делать свои собственные фотографии. Прежде чем фотоснимки сделает персонал медицинской организации, рекомендуется получить разрешение.
5. В постнатальном периоде после выписки из родовспомогательного учреждения родители могут быть признательны персоналу за продолжающиеся контакты в виде открыток, телефонных звонков и приглашений на ежегодные дни памяти.
Отечественные публикации о практических аспектах общения с семьей, переживающей перинатальную утрату, немногочисленны [10; 11]. В частности, И. В. Добряков и соавт. (2015) обобщают основные рекомендации перинатального психолога-консультанта об организации прощания с умершим новорожденным [11]. В целом данный перечень отражает общепринятую за рубежом профессиональную тактику в ситуации перинатальной потери. Родителям рекомендуется:
- Побыть с ребенком наедине. Подержать, рассмотреть, покачать его, не сдерживая эмоций. Позволить вести себя так, как хочется: плакать, гладить ребенка, качать его.
- Если есть возможность, то искупать малыша, причесать, одеть его так, как если бы он родился живым.
- Даже если ребенок родился с пороками развития, деформациями, уродствами и поэтому матери страшно взять на руки мертвое тельце, можно попросить прикрыть пеленкой или одеялом грубые телесные дефекты или принести ребенка позже. В ином случае последующие фантазии о том, как внешне выглядел родившийся ребенок, могут оказаться более страшными и разрушительными, чем то, что есть на самом деле.
- Дать имя ребенку. Это может быть то имя, которое предполагалось еще во время беременности, а может быть иное, которое покажется подходящим. Признав новорожденного реальным человеком с именем, легче принять реальность того, что он был. Имя очень важно для сохранения памяти о ребенке. Важно, думая о нем, разговаривая о нем с близкими и другими людьми, называть его по имени.
- Сохранить копии больничных выписок, больничные бирки и браслеты.
Характеризуя основные аспекты психологической поддержки в ситуации переживания семейного горя, И. В. Добряков и соавт. (2015) приводят перечень практических советов перинатального психолога [11]. Чтобы поддержать родителей, переживающих перинатальную утрату, можно неназойливо давать им такие рекомендации:
- Не отвергай поддержку и помощь, когда они предлагаются.
- Не терпи формальные, назойливые, нетактичные выражения сочувствия «из вежливости» или потому, что «нужно быть сильной». Избегай их.
- Выбери среди стремящихся помочь человека тактичного, внимательного, чуткого, с которым можно разделить свое горе, доверься ему.
- Не сопротивляйся, разреши себе чувствовать боль и потерю. Прими их.
- Не стесняйся своих чувств, открыто выражай их, позволь себе плакать.
- Заботься о своей внешности, физическом самочувствии.
- Старайся сохранить привычный режим дня, свой основной жизненный стиль.
- Будь терпима к близким, они тоже переживают боль утраты.
- Делай что-нибудь для других людей. Это может несколько облегчить твою боль.
- Знай, что острота переживаний может стихать, не испытывай по этому поводу чувства вины перед ребенком, не противься этому.
- Знай, что временами сила переживании, острота боли могут по явной или скрытой причине становиться сильнее. Не пугайся этого, дай себе возможность скорбеть.
- Принимай активное участие в организации и проведении траурных мероприятий, как бы трудно и больно это не было.
- Если ты стала задумываться о вере, а тем более если ты человек верующий, обратись к священнослужителю за духовной помощью.
- Не стесняйся обращаться за профессиональной помощью к психологу, психотерапевту, особенно если не справляешься с чувствами гнева и вины, отдаляешься от близких, теряешь интерес к жизни.
Зарубежные рекомендации по сопровождению семьи в ситуации перинатальной утраты подчеркивают безусловную важность физического контакта матери и ребенка после его смерти.
Последняя возможность быть с умершим ребенком, смотреть и прикасаться к нему – это психологическое подтверждение реальности его существования.
Без этого важного опыта дальнейшее психическое состояние женщины отягощается незавершенностью переживаний («не видела», «не прикасалась», «не оплакала»). Справедливо отмечается [10], что такая ситуация – психологическое испытание для медицинского персонала. Поэтому специальное обучение навыкам коммуникации, обсуждение тактики каждого случая с коллегами и психологом, проговаривание переживаний предельно важны для профилактики выгорания персонала.
Литература:
Balaguer A., Martín-Ancel A., Ortigoza-Escobar D. et al. The model of palliative care in the perinatal setting: a review of the literature//BMC Pediatrics, 2012, 12:25//https://doi.org/10.1186/1471–2431–12–25
Korenromp M. J. et al. Long-term psychological consequences of pregnancy termination for fetal abnormality: A cross sectional study//Prenatal Diagnosis. – 2005.- v. 25, № 3 – P. 253–260.
Вихляева Е. М. Основные детерминанты репродуктивного поведения женщин: роды и индуцированный аборт/Е. М. Вихляева, Е. И. Николаева//Планирование семьи. –2001. – № 1. – С. 15–18.
Ерофеева Л. В. Аборты в России на рубеже ХХ–ХХI вв.: мед.-демогр. аспекты/Л. В. Ерофеева, Н. Е. Русанова//Репродуктивное здоровье детей и подростков. 2009. – № 4. – С. 11–14.
Онищук Е. Ю. Влияние прерывания беременности на психологическое состояние женщины/Е. Ю. Онищук//Перинатальная психология и психология родительства. 2006. – № 3. – С. 43–50.
Качан М. А. Психические расстройства у женщин после прерывания беременности по медицинским показаниям на поздних сроках. – Автореф. канд. дисс. – М., 2011. – 24 с.
BAPM. Palliative Care (supportive and end-of-life care) A Framework for Clinical Practice in Perinatal Medicine. BAPM: August 2010.//http://www.icpcn.org/wp-content/uploads/2018/06/Palliative_care_final_version_-Aug10.pdf
Wool C., Catlin A. Perinatal bereavement and palliative care offered throughout the healthcare system. Ann Palliat Med 2018. doi: 10.21037/apm.2018.11.03.
Blood C, Cacciatore J. Best practice in bereavement photography after perinatal death: qualitative analysis with 104 parents//BMC Psychol, 2014, 2:15.
Михайлов А. В., Заманаева Ю. В. Что важно знать акушеру, чтобы не причинить (действием или бездействием) дополнительной травмы пациентке, переживающей перинатальную утрату//Status Praesens. Гинекология, акушерство, бесплодный брак. – 2015. – № 6 (29). – С 105–111.
Добряков И. В., Блох М. Е., Фаерберг Л. М. Перинатальные утраты: психологические аспекты, специфика горевания, формы психологической помощи//Журнал акушерства и женских болезней. – 2015. – Том 64. – № 27. – С 4–10.