Для оценки боли применяются специальные шкалы. Чтобы использовать их эффективно, нужно подбирать шкалы в зависимости от возраста ребенка. Для новорожденных, детей до 3-х лет, от 3-х до 7-лет, для подростков разработаны разные инструменты. Шкалы могут применять как врачи и медсестры, так и родители детей.
При оценке боли учитываются невербальные знаки со стороны пациента, уровень его развития и интеллекта. При заполнении шкалы у вербальных пациентов старше 3-х лет нужно ориентироваться на то, что ребенок говорит о своей боли. Однако стоит помнить, что если ребенок не говорит о боли, это не значит, что ее нет. Возможно он боится последствий, например, уколов, или наоборот, считает, что отрицание боли – проявление силы и храбрости.
Дети чуть постарше могут описывать интенсивность своей боли и локализовать ее. Если это ребенок в возрасте 1,5-2 лет, он может не употреблять слово «боль», используя близкие ему слова-определения (например, «бо-бо»). Дети старше 8 лет способны описывать боль в контексте своего опыта, а подростки – подробно рассказывать о причинах боли и детально описывать свои болевые ощущения.
Всегда необходимо спрашивать о боли не только ребенка, но и тех, кто находится рядом, видит ребенка каждый день и может оценить его состояние в динамике. Мамы и папы, опекуны, няни или медсестры могут дать действительно важную информацию: ел ли сегодня ребенок, отказывался ли он от питья, разговаривает ли он сегодня, как можно оценить его позу и насколько она для него естественна.
При заполнении шкалы необходимо не только оценивать поведение пациента, физиологические параметры, но и обязательно выявить причину боли, чтобы по возможности устранить ее и обезболить ребенка.
Важно сказать, что идеальных шкал для оценки боли нет. Они не всегда дают нам объективную ситуацию, и относиться к ним нужно как к ориентировочным методикам. Но несмотря на это, нужно их обязательно использовать, так как это дает возможность оценки интенсивности боли.
Важно
Нужно выбрать одну методику для пациента и применять ее постоянно.
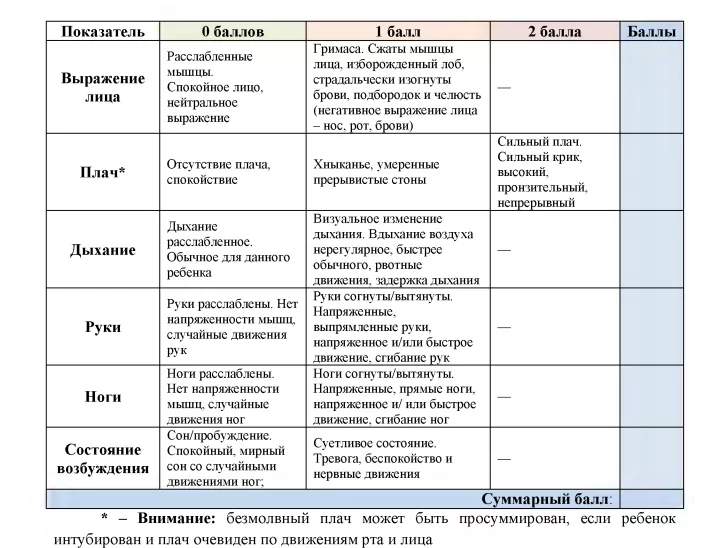
NIPS – Neonatal Infant Pain Scale
Используют для оценки боли у детей в возрасте до 1 года. Шкалу могут заполнить родители, ориентируясь на выражение лица ребенка, на плач, дыхание, положение верхних и нижних конечностей, состояние сознания. Сумма баллов выше трех означает наличие боли.
FLACC (Face, Legs, Activity, Cry, Consolability)
Эта поведенческая шкала применяется для детей в возрасте до 3 лет. Она учитывает выражение лица ребенка, положение или подвижность ног, характер крика и то, насколько ребенок поддается успокоению. Боль оценивается по десятибалльной шкале. Чем выше оценка, тем сильнее боль, и тем хуже себя чувствует ребенок.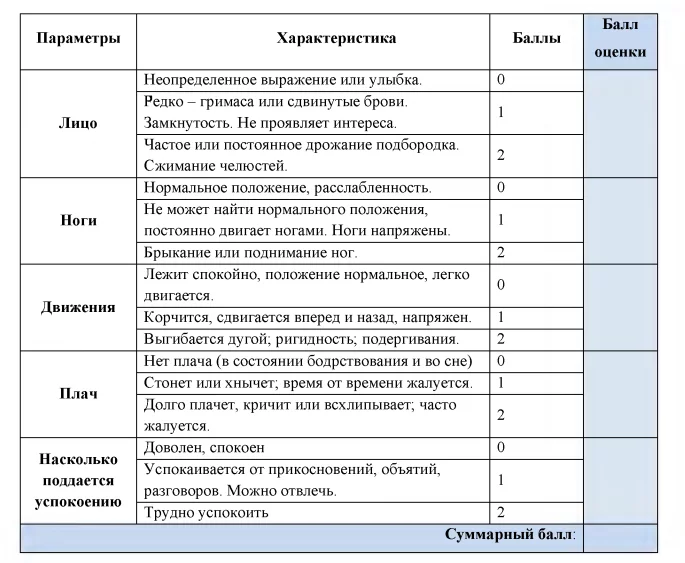
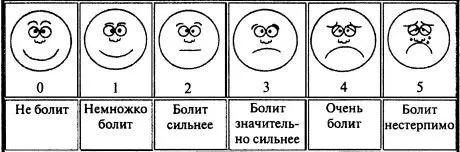
Шкала Вонга-Бейкера (Face scale)
Используется для детей в возрасте от 3 до 7 лет. При работе с этой рейтинговой шкалой ребенку необходимо выбрать одно из нарисованных лиц, которое соответствует его самочувствию. Иногда, используя эту шкалу, ребенок может больше ориентироваться на свои эмоции, чем на боль. 0 – счастлив, нет боли, 5 – плачет, несчастен, испытывает нестерпимую боль. Поэтому эта шкала не всегда бывает адекватна для оценки боли.
Шкала Oucher
Аналог предыдущей шкалы–десятибалльнаяшкалаOucher, на которой представлены фотографии лиц детей с нарастающей болью и без нее.

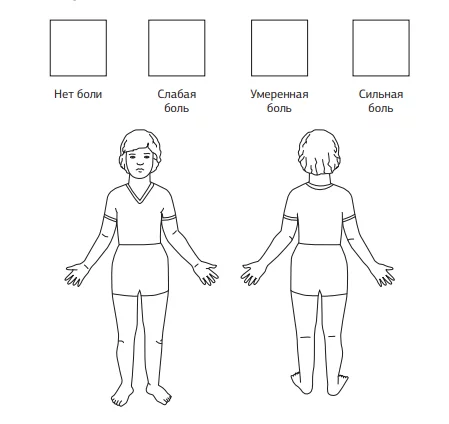
Шкала Эланда (Eland body tool)
Также для детей этого возраста применяется цветнаяшкала Эланда (Eland body tool). Интенсивность боли ребенок определяет с помощью цвета: сильная боль – красный цвет, умеренная боль – оранжевый, слабая боль – желтый. Также шкала позволяет определить локализацию боли.
Шкала рук (Hand scale)
Пятибалльная шкала, которая показывает колебания боли при помощи одной руки. Сжатая в кулак рука означает отсутствие боли, полностью раскрытая ладонь–нестерпимую боль. Применяется для детей старше 3 лет.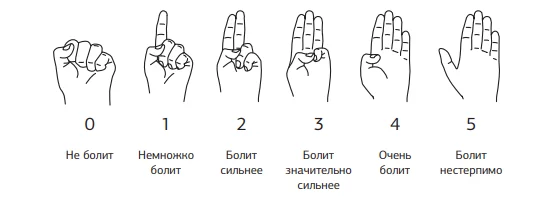
Poker Chip tool
В некоторых странах согласно ВОЗ для оценки боли у детей 3-12 летиспользуется шкала с фишками для покера (Poker Chip tool). Однако ее использование требует уверенности, что у ребенка развит навык сортировки по размеру. Среди недостатков – необходимость мытья фишекпосле каждого использования, риск потери фишек и ограниченное число вариантов ответа от 0 (отсутствие боли) до 4 – сильная боль. Шкала доступна с переводом на английский, арабский, испанский и тайский языки. При ее использовании будьте уверены, что ваш лечащий врач тоже может пользоваться этой шкалой.
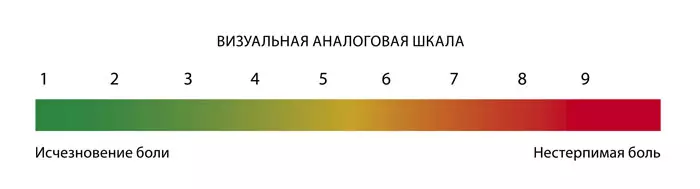
Визуально-аналоговая шкала (ВАШ)
Подходит для детей старше 7 лет, которые понимают значение цифр. На вертикальной шкале с изображением цифр от 0 до 10 ребенок должен подвинуть полоску вверх или вниз (или показать пальцем) на ту высоту шкалы, с которой он ассоциирует свои болевые ощущения. Аналог такой шкалы - нумерологическая оценочная шкала (НОШ).
Шкала тактильной и визуальной оценки боли (Touch Visual Pain – TVP scale)
Была создана для ВИЧ-инфицированных детей с мультиорганной патологией. При оценке боли используются прикосновения к ребенку и наблюдение за ним. Боль оценивается по десятибалльной шкале: 0 – нет боли, 10 – нестерпимая боль.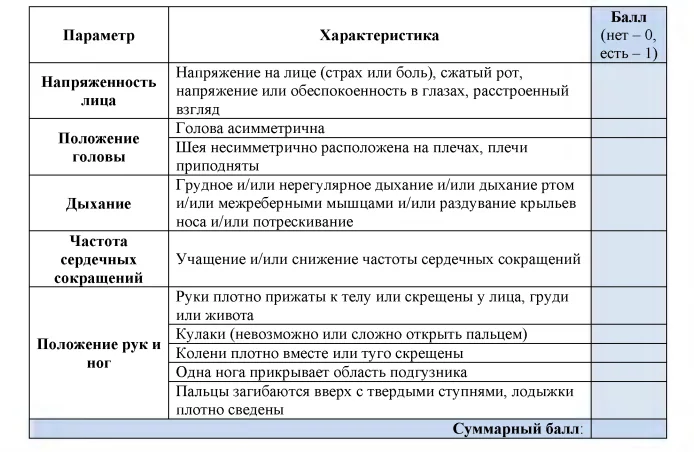
Пошаговое руководство ВОЗ по применению и интерпретации шкалы для оценки боли
- Если возможно, ознакомить ребенка со шкалой боли, когда он ее не испытывает, потому что боль будет нарушать концентрацию внимания.
- Объяснить ребенку, что методика применяется для оценки интенсивности боли, а не его тревоги или страха перед болью.
- Дать ребенку возможность потренироваться применять шкалу в гипотетических ситуациях с отсутствием боли, слабой и сильной болью. По возможности получать регулярные оценки боли и наблюдать эффект обезболивающих мер, а также клинических вмешательств, способных усилить боль, таких как инъекции.
- Учитывать записанные оценки боли при планировании лечения.
- У детей раннего возраста и детей с когнитивными нарушениями применять наблюдательные методики.
- Стараться не просить ребенка оценивать боль, которую он испытал давно, т. к. оценки припоминаемой боли скорее всего будут неточными.
- Оценка боли по шкале не должна заменять беседы с ребенком, всегда следует просить ребенка рассказать о боли.
- Расхождения оценок боли, данных ребенком, родителем и врачом, часто можно прояснить в ходе обсуждения.
Источники: Методические рекомендации «Обезболивание взрослых и детей при оказании медицинской помощи», рекомендации ВОЗ по лечению персистирующей боли у детей, интервью медицинского директора фонда «Детский паллиатив» Эллы Кумировой, лекция специалиста по паллиативной помощи Линды Брук.
Подготовила Диана Карлинер
Перепечатка материала в сети интернет возможна только при наличии активной гиперссылки на оригинал материала на сайте pro-palliativ.ru.
Запрещается перепечатка материалов сайта на ресурсах сети Интернет, предлагающих платные услуги.










