Статья подготовлена по материалам вебинара Арифа Ибрагимова, врача-онколога, заведующего Первым московским хосписом имени В.В. Миллионщиковой.
Термины и определения
Эметический синдром— это комплекс симптомов, включающий в себя тошноту, позывы к рвоте и саму рвоту.
Тошнота— это тягостное субъективное ощущение дискомфорта в эпигастральной области, в груди и в полости рта. Может предшествовать рвоте или существовать как самостоятельное проявление болезни. Как правило, сопровождается вегетативными реакциями, ощущением дурноты, слюноотделением, головокружением, бледностью кожных покровов, снижением артериального давления и тахикардией.
Рвота;— это сложнорефлекторный насильственный акт с участием мышц брюшного пресса и диафрагмы. Проявляется как непроизвольное толчкообразное выбрасывание содержимого желудка наружу через рот. Встречается как с предшествующей тошнотой, так и без неё.
Рвотные позывы— это ритмичные спастические сокращения диафрагмы и мышц живота. Обычно сопутствуют тошноте и могут заканчиваться рвотой.
К концу жизни у пациентов с распространенными формами рака тошнота и рвота встречается очень часто.
На начальной стадии заболевания — у 20-30% пациентов.
В последние недели жизни — у 70% пациентов.
У 40% пациентов неонкологического профиля в терминальной стадии заболевания.
Важно
Тошнота и рвота — не всегда проявления заболевания. Иногда это могут быть последствия назначаемых врачом препаратов. Также причиной могут быть эндогенная интоксикация, кишечная непроходимость, гастростаз, длительные запоры, канцероматоз брюшной полости, внутричерепная гипертензия, кашель, особенно сухой надсадный, психогенные факторы и инфекционные заболевания.
Механизм возникновения тошноты и рвоты
В центральной нервной системе есть рвотный центр. В него поступают сигналы из кишечной стенки, других отделов центральной нервной системы, коры больших полушарий и мозжечка.
Рвотный центр:
- Находится в латеральном ядре ретикулярной формации ствола мозга;
- Не отвечает непосредственно на гуморальную стимуляцию;
- Принимает эметогенные афферентные сигналы из:
- хеморецепторной триггерной зоны,
- высших центров ЦНС (кора головного мозга, вестибулярная система, таламус, гипоталамус),
- периферических зон (ЖКТ, глотка, сердечно-сосудистая система, желчевыводящие пути и др.) через блуждающий нерв.
- Активируется непосредственным давлением при наличии:
- опухоли,
- гематомы головного мозга,
- внутричерепного давления и др.
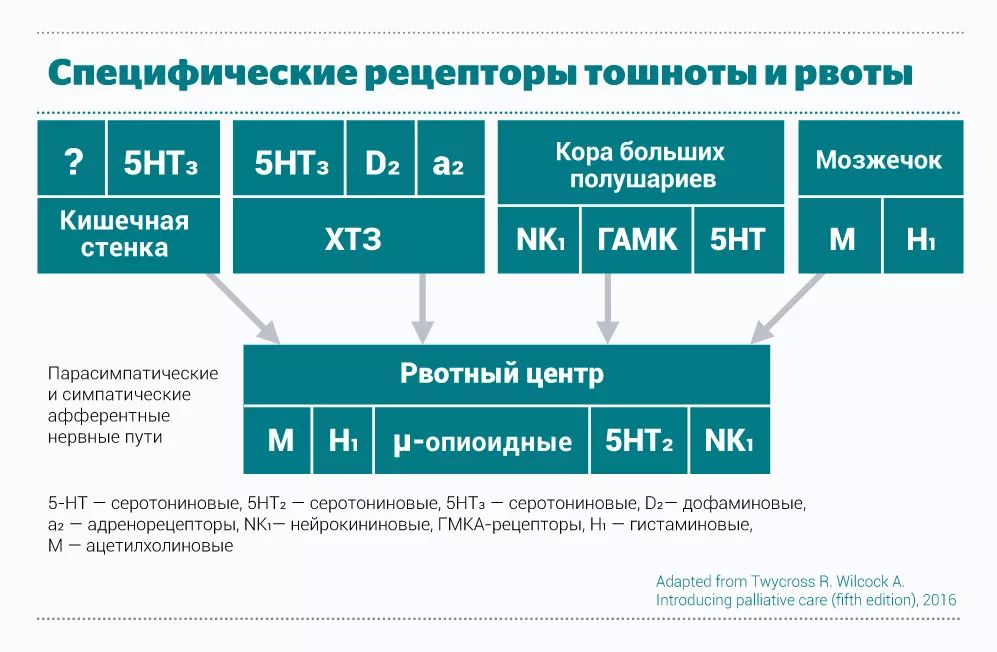
Как классифицируется тошнота и рвота
По патофизиологическому признаку она может быть:
- центральной, то есть мозговой или нервной;
- рефлекторной или висцеральной, когда сигналы идут от кишечной стенки;
- гематогенно-токсической, наиболее характерной для онкологических пациентов как проявление эндогенной интоксикации.
По происхождению она делится:
- на первичную, когда проблемы на уровне желудочно-кишечного синдрома;
- на вторичную (на фоне любых других процессов), когда проблемы со стороны головного мозга или в случаях интоксикации, как экзогенной, так и эндогенной.
Также классифицируется по характеру рвотных масс:
- рвота “кофейной гущей”,
- рвота кровью, желчью, каловыми массами,
- рвота со зловонным запахом.
Как оценить интенсивность тошноты и рвоты?
Есть несколько шкал оценки интенсивности тошноты и рвоты. Но, как правило, мы в своей практике пользуемся шкалой, которую предложил Национальный институт рака США.
Это пятибалльная шкала от 0 до 4, где 0 – это отсутствие позывов на тошноту и рвоту, 4 – это неукротимая рвота, которая требует немедленных вмешательств.
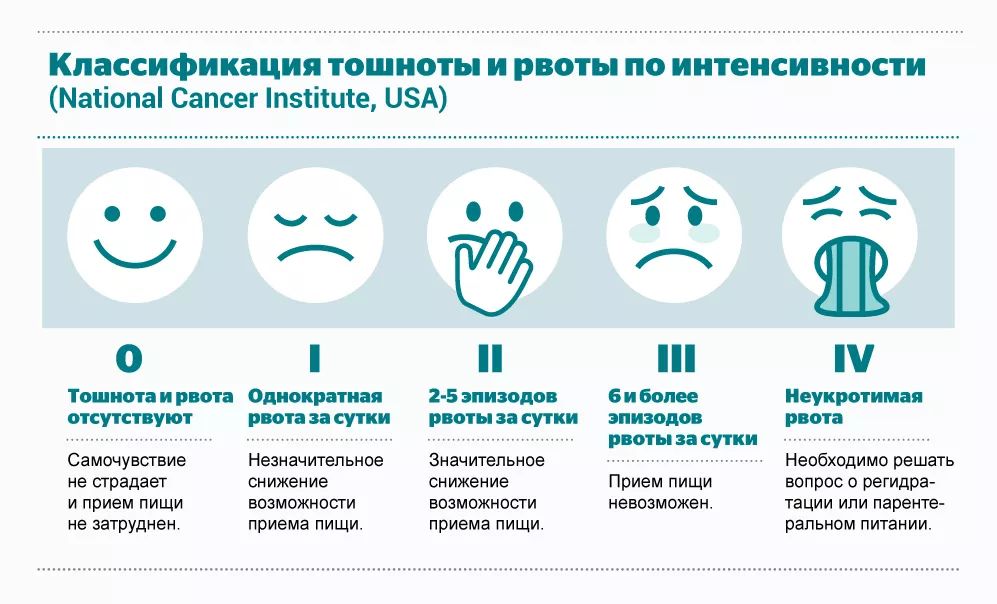
Важно
Лечение любого заболевания начинается со сбора анамнеза. Правильно собранный анамнез — это половина успеха.
Диагностика
Шаг 1. Сбор анамнеза
Что нужно уточнить при сборе анамнеза?
- Есть ли тошнота или рвота;
- Если есть, то как давно, какова продолжительность проявления данного синдрома, и насколько он выражен;
- Как часто возникает в течение дня;
- Есть ли в рвотных массах какие-то патологические примеси;
- Есть ли взаимосвязь с приемом пищи и лекарств;
- Есть ли взаимосвязь рвоты с предшествующей тошнотой. Наличие тошноты после акта рвоты;
- Присутствуют ли какие-то провоцирующие факторы. Провоцирующими факторами могут быть не только лекарственные препараты, но также запахи, даже те, которые раньше были приятными. Также уровень тошноты и рвоты может меняться в зависимости от положения тела (горизонтальное/вертикальное);
- Насколько выражены явления дегидратации. Достаточно ли жидкости и пищи потребляет пациент;
- Отмечается ли снижение веса у пациента с момента появления тошноты и рвоты;
- Принимал ли пациент лекарственные препараты от тошноты и рвоты. Предшествующий опыт пациента тоже важен;
- Есть ли у пациента какие-либо проявления депрессии, беспокойства, психомоторного возбуждения. Часто именно это является основным триггером тошноты и рвоты.
Шаг 2. Физикальное обследование
Применения всех основных методов: осмотр, пальпация, перкуссия, аускультация, а также оценка неврологического статуса. Это помогает подтвердить предполагаемую причину тошноты/рвоты, оценить общее состояние пациента и выявить возможные осложнения (стоматит, пневмония, обезвоживание, анорексия и т.д.).
Важно
Обязательный контроль водного баланса с помощью ведения листа контроля диуреза (соотношение выпитого и выделенного).
Шаг 3. Лабораторные и инструментальные обследования
Если пациент находится в стационаре, следует назначить следующие лабораторные исследования:
- клинический анализ крови,
- биохимический анализ крови,
- анализ мочи (в некоторых случаях).
Дополнительные инструментальные обследования (КТ/МРТ головного мозга, эзофагогастродуоденоскопия, УЗИ брюшной полости, рентген брюшной полости, КТ/МРТ брюшной полости и т.д.) следует назначать с учетом противопоказаний к их проведению.
Какие бывают побочные эффекты от сильных анальгетиков и как с ними бороться читайте в фрагменте брошюры для врачей «Обезболивание в паллиативной помощи. Практическое руководство для врача». По той же ссылке можно скачать брошюру целиком.
Лечение
Немедикаментозные методы лечения
- Важно понимать, какие предпочтения в пище есть у пациента и как он реагирует на запахи. Если речь идет о амбулаторном ведении пациента, следует дать рекомендации родственникам: организовать приготовление пищи таким образом, чтобы до пациента не доносились запахи в процессе готовки.
- В меню пациента следует отдавать предпочтение продуктам с высоким содержанием углеводов для восполнения энергетического баланса, а также - цитрусовым. Для устранения неприятного привкуса в полости рта можно использовать фруктовое мороженное, леденцы, напитки со вкусом лимона и имбиря, лёд с лимонным соком.
- Рекомендовать принимать пищу дробно, небольшими порциями. Насильно не кормить!
- Дегидратация усиливает тошноту. Поэтому надо уделять особое внимание соблюдению питьевого режима (не менее 1 литра в сутки).
- Следить, чтобы во время кормления пациента головной конец кровати был приподнят как минимум на тридцать градусов. После кормления пациент должен оставаться в вертикализированном положении минимум 30-40 минут.
- Всегда иметь под рукой емкость для сбора рвотных масс. Это психологически поможет пациенту: он не будет пугаться каждого эпизода рвоты.
Медикаментозные методы лечения
Спектр препаратов для лечения тошноты и рвоты довольно широкий. При их назначении следует руководствоваться следующими принципами:
- Выбор противорвотного препарата определяется возможной причиной тошноты/рвоты и механизмом действия лекарственного препарата.
- Важно учитывать возможный способ введения лекарственного препарата и нежелательные побочные эффекты. Например, таблетки не стоит назначать пациентам с частыми эпизодами рвоты.
- «Исправить поправимое». Если тошнота и рвота спровоцированы заболеваниями (например, инфекционными осложнениями, гиперкальциемией и т.д.), нужно уделить этому должное внимание.
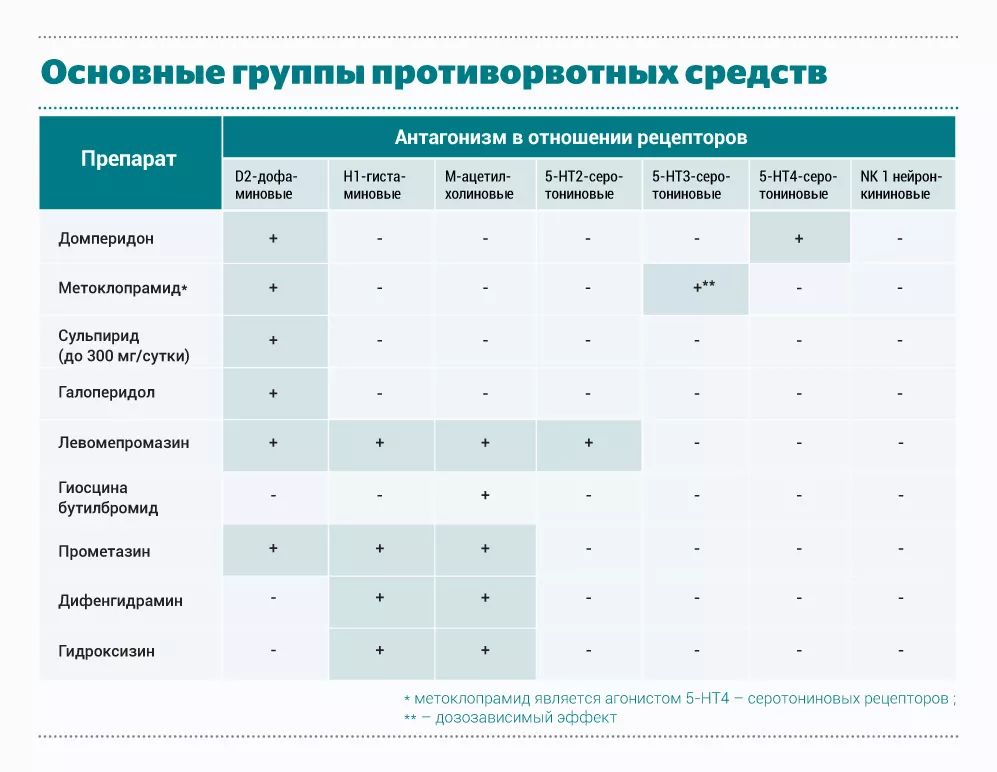
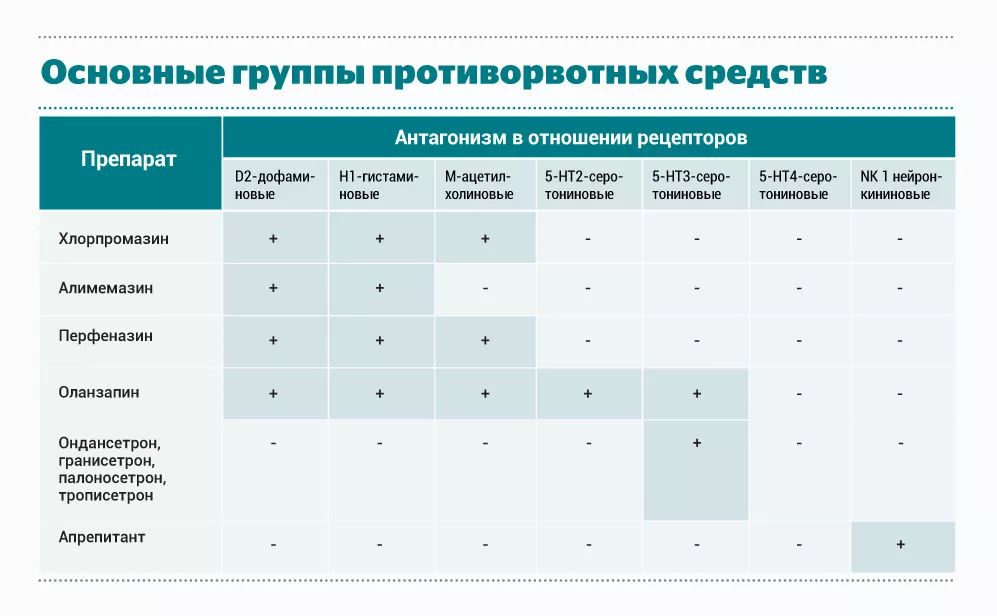
Классификация антиэметических препаратов


Важно
Начинать лечение следует с немедикаментозных методов, одновременно подключая медикаментозную терапию. Медикаментозная терапия может быть однокомпонентной или двухкомпонентной.
Основные причины возникновения приступов тошноты и рвоты, их проявления и лечение
Повышенное внутричерепное давление
Бывает при метастатическом поражении головного мозга, при первичной опухоли головного мозга, при метастатическом поражении костей черепа, при отеке мозга, внутричерепном кровотечении.
Проявления:
- Головная боль;
- Рвота, как правило, не сопровождается тошнотой;
- Рвота не связана с приемом пищи, но связана с положением тела: как правило, усиливается в горизонтальном положении;
- Сопровождается косвенными неврологическими признаками отека мозга. Например, ригидностью затылочных мышц.
Как лечить?
- Назначить кортикостероиды — дексаметазон. Начать с больших дозировок от 16мг/сут и выше, в зависимости от клинической картины, с дальнейшим постепенным, плавным снижением до поддерживающей дозировки до 4-6-8 мг/сут;
- Обязательно назначение диуретиков, таких как маннитол или диакарб;
- Если есть хоть какие-то психогенные проявления — назначить антипсихотик Тизерцин в поддерживающей дозировке (до 5 мл/сут);
- Возможна лучевая терапия, но строго по показаниям и по согласованию с онкологом и лучевым терапевтом.
Возникает при первичном поражении мозжечка, а также как нежелательное побочное действие опиоидных и психотропных препаратов.
Проявления:
- Реакция на прием препаратов;
- Реакция на любое изменение положения тела и головы - как в горизонтальной, так и вертикальной плоскости. То есть любой поворот головы может спровоцировать тошноту и рвоту.
Как лечить?
- Если нет отека головного мозга, назначить антигистаминные препараты меклозин или бонин каждые шесть часов. Либо препараты из группы нейролептиков — Тизерцин;
- В случае неонкологического генеза поражения вестибулярного аппарата эффективен гистаминомиметик бетагистин. Однако при онкопоражениях он бесполезен. Тогда следует назначить блокаторы кальциевых каналов — Циннаризин в пределах 75 мг до 3-х раз в сутки;
- Хирургическое лечение - строго по показаниям при заключении нейрохирурга.
Довольно частое явление у паллиативных пациентов. Возникает как побочное действие препаратов с антихолинергическим действием и опиоидов. По механизму это снижение эвакуации желудочного содержимого.
Проявления:
- Боль и чувство тяжести в эпигастральной области;
- Рвота, как правило, обильная, после приема пищи. Приносит облегчение, без последующей тошноты;
- Гнилостный запах изо рта.
Как лечить?
Если гастростаз возник не в результате высокой кишечной непроходимости, а связан с нарушением моторики желудка, следует назначить прокинетик Церукал. Суточная дозировка 30-40 мг, разделенная на 3-4 приема. Можно вводить парентерально.
Можно также рассмотреть домперидон, но его прокинетическое действие слабее.
Также немаловажной является антисекреторная терапия, блокаторы h2 рецепторов или ингибиторы протоновой помпы. В тяжелых случаях можно применять аналог соматостатина — октреотид.
Важно
Инструментальные методы (назогастральный зонд, применение стентов) и хирургическое лечение следует рассматривать только как крайнюю меру.
Кишечная непроходимость бывает механической и функциональной. В свою очередь механическая — частичной и полной.
Причины механической кишечной непроходимости — это давление извне, опухоль в просвете кишечника, тяжелая спаечная болезнь. Как правило, развивается медленно.
Кишечная непроходимость: причины возникновения, ступенчатая схема лечения, способы купирования отдельных симптомов, стенирование и стомирование. Читайте об этом в Практическом руководстве для врачей.
Проявления:
- Боль, чаще в виде колик;
- Быстро возникающая рвота. Как правило, в большом объеме. Возникает в тяжелых и запущенных случаях кишечной непроходимости;
- Фекальный запах изо рта.
Как лечить частичную кишечную непроходимость?
Если состояние пациента позволяет — хирургическое лечение, стентирование.
Если состояние пациента слишком тяжелое или он отказывается:
- Прекратить прием стимулирующих или осмотических слабительных. Препараты выбора — докузат натрия/норгалакс (микроклизма) или масло вазелиновое;
- Избегать пищи, богатой растительными волокнами и клетчаткой;
- Оральная регидратация, дробная и частая;
- При отсутствии болевого синдрома и свободном отхождении газов — метоклопрамид, домперидон;
- Декомпрессия кишечника: зондирование желудка, постоянная аспирация, газоотводные трубки в прямую кишку.
Важно
Не рекомендуется предпринимать вышеуказанные меры на дому.
Если нет возможности применить прокинетики, следует перейти к противорвотным препаратам с дофаминэргическим действием.
Самый доступный и эффективный - это галоперидол.
Разовые дозировки могут быть разными - в зависимости от состояния пациента и выраженности болевого синдрома: от 1 до 5 мг 3-4 раза в сутки с титрованием дозировки до 50 мг. Пороговая дозировка - 20 мг. Она дает понимание, ждать ли дальнейшего эффекта от препарата или нет.
Далее нужно:
- снизить продукцию жидкости через кишечную стенку. Препараты (аналоги соматостатина) — октреотид и гиосцина бутилбромид (он же бускопан). Октреотид представлен в единственной форме — раствор для подкожного введения. Гиосцина бутилбромид выпускается в нескольких формах: в таблетированной форме, в форме ректальных свечей, в виде раствора для внутримышечного и подкожного введения. Методику введения следует выбрать исходя из особенностей клинической ситуации.
- провести регидратацию (оральную или парактеральную). Подкожная инфузия физиологического раствора от 500 до 1000 мл в сутки в зависимости от клинической картины. По необходимости - назогастральный зонд.
Важно
При полной кишечной непроходимости схема лечения такая же, как при частичной, за исключением применения прокинетиков.
При функциональной кишечной непроходимости следует:
- Полностью исключить механический компонент непроходимости;
- Назначить стимулирующие слабительные (метоклопрамид, домперидон);
- Избегать пищи, богатой растительными волокнами и клетчаткой;
- Проводить оральную регидратацию, дробную и частую;
- Декомпрессировать кишечник: зондирование желудка, постоянная аспирация, газоотводные трубки в прямую кишку и пр.
- В исключительных случаях по строгим показаниям применять ингибитор холинестеразы - прозерин. Рутинно препарат применять нельзя, поскольку он мощно активизирует перистальтику кишечника, порой вызывая сильные боли.
Рвота на фоне приема лекарственных препаратов (экзогенная интоксикация)
Препараты, часто вызывающие тошноту и рвоту:
- Цитотоксические препараты
- Антиконвульсанты
- Антибиотики
- Опиоиды
Проявления:
- Пациент часто сам замечает причинно-следственную и временную связь с приемом лекарственного препарата;
- Интенсивность тошноты не снижается после рвоты.
Как лечить?
- В начале приема опиоидов назначить прокинетики (метоклопрамид, домперидон, церукал). Они оказывают хороший профилактический эффект. Или галоперидол по 1,5 - 2,5 мг/сут (или непрерывно п/к 2,5 - 5 мг /сут и 1 мг при необходимости), макс 10 мг/сут. При неэффективности галоперидол можно заменить на левомепромазин.
- Коррекция дозировки/ротация препарата, вызывающего тошноту.
- При химиотерапии более эффективны антагонисты 5-Н3 серотониновых рецепторов ондансетрон (можно 16 мг/сут п/к непрерывной инфузией), гранисетрон, трописетрон.
Рвота на фоне эндогенной интоксикации
Часто встречается у онкологических пациентов с раковой интоксикацией. Кроме интоксикации у таких пациентов встречаются метаболические нарушения, водно-электролитные нарушения, гиперкальциемия при поражении костей.
Проявления:
- Сдвиги в биохимическом анализе крови;
- Астенизация пациента;
- Изменение диуреза в сторону как полиурии, так и никтурии.
Как лечить?
- 1 линия: прокинетики (метоклопрамид, домперидон), антагонисты 5-Н3 серотониновых рецепторов ондансетрон (можно 16 мг/сут п/к непрерывной инфузией), гранисетрон, трописетрон;
- 2 линия: галоперидол по 1,5-2,5 мг/сут (или непрерывно п/к 2,5 - 5 мг /сут и 1 мг при необходимости), макс 10 мг/сут. При неэффективности галоперидола заменить его на левомепромазин;
- Коррекция водно-электролитных нарушений;
- Введение бифосфонатов при гиперкальциемии, метастатическом поражении костей скелета.

«Те, кто говорит родственникам: “Сдали в хоспис и довольны”, пусть сами придут и посмотрят»
Ариф Ибрагимов: как пришел в паллиатив, как борется с выгоранием и что должен уметь врач, работающий с умирающими
Общие принципы лечения эметического синдрома
Ступенчатый подход
- Установить причину;
- Провести коррекцию потенциально устранимых причин;
- Начать лечение с препаратов, воздействующих на причину в зависимости от выраженности клинической картины: метоклопрамид, домперидон или галоперидол, или меклозин, или ондансетрон – l ступень;
- Провести коррекцию осложнений, связанных с длительной тошнотой и рвотой;
- Вводить препарат подкожно или путем непрерывной п/к инфузии (если тошнота сохраняется, или рвота частая);
- Начинать с «экстренной» дозы и далее вводить препарат регулярно, подбирая терапевтическую дозу.
Если терапия в течение 24-48 часов неэффективна — задуматься о причине или перейти на противорвотный препарат широкого действия:
- левомепромазин/тизерцин - 6-6,25 мг на ночь и по необходимости (до максимальной суточной дозы 50 мг: перорально, п/к, в виде непрерывной п/к инфузии) – II ступень
- Или перейти на двухкомпонентную терапию – III ступень. Например:
галоперидол + ондансетрон
тизерцин + лоразепам 0,5-1 мг * 2 р/с п/язык
или
мидазолам по 10 мг/ сут,
тизерцин + дексаметазон 8-16 мг /сут со снижением дозы на 2 мг в неделю до минимально эффективной.
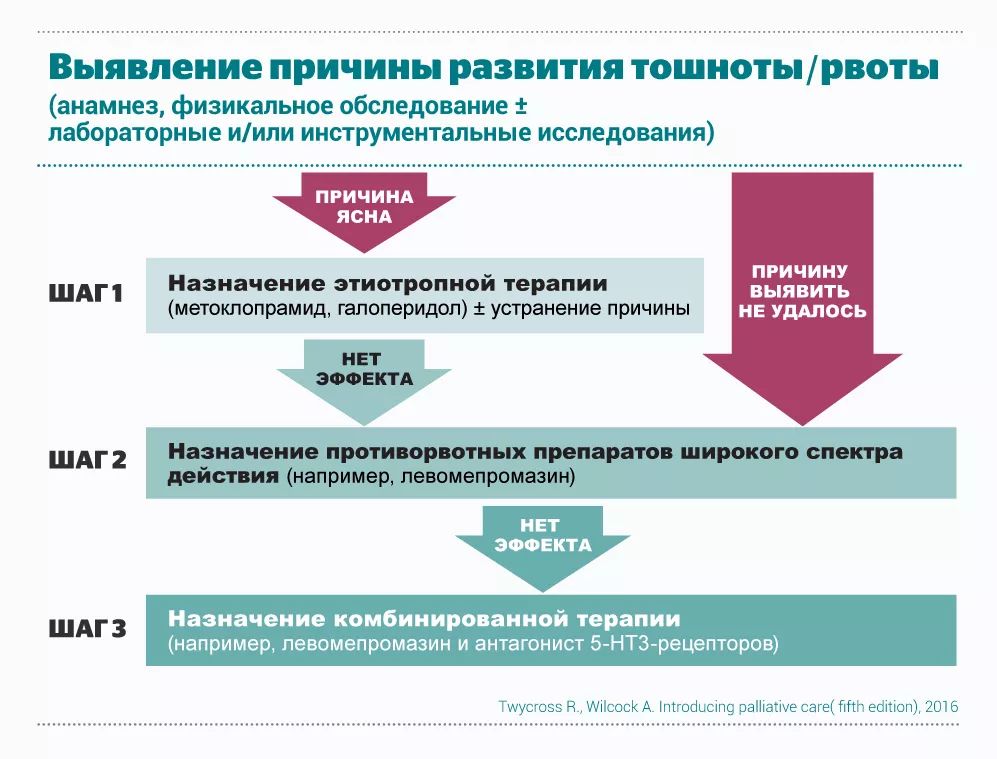 Основные принципы
Основные принципы
- Начинать фармакотерапию эметического синдрома незамедлительно при появлении первых симптомов;
- Препараты назначают регулярно и по мере необходимости, с применением режима титрования от самой минимальной до эффективной дозы;
- Этиотропная терапия;
- Предпочтительным является пероральное применение противорвотных лекарственных средств. При неэффективности и/или невозможности применения неинвазивных форм использовать п/к и в/в инъекции;
- При неэффективности прописанных противорвотных лекарственных средств необходимо убедиться в том, что выбран был этиотропный препарат, дозировка препарата подобрана правильно, и пациент действительно его применяет и проглатывает;
- При тошноте и рвоте на фоне опиоидных лекарственных средств назначаются дофаминергические препараты (например, галоперидол) и препараты с дофаминергическими дополнительными действиями (например, метоклопрамид);
- При неукротимой тошноте и рвоте применять длительные непрерывные в/в или п/к введения различных противорвотных лекарственных средств;
- При рефрактерности тошноты и рвоты и предполагаемом коротком сроке жизни - решать вопрос о возможной медикаментозной седации.
О регуляторных, клинических и этических аспектах паллиативной седации можно почитать здесь.
Вы можете скачать памятку, содержащую основные принципы лечения эметического синдрома, по ссылке ниже.
Скачать памятку "Общие принципы лечения эметического синдрома"
СкачатьМатериал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.







