По каким критериям определяется, что пациент стал паллиативным. Какой документ должны выдать врачи такому пациенту. Что такое шкалы NECPAL, PPS и PPI. Как вести медицинскую документацию паллиативного пациента и почему важно человеческое отношение.
Об этом рассказывает Оксана Нестеренко, кандидат медицинских наук, врач паллиативной медицинской помощи, заведующая филиалом «ГБУЗ "Центр паллиативной помощи ДЗМ" г. Москвы», филиал Хоспис «Зеленоград».
Текст подготовлен по материалам вебинара.
-
Правила организации паллиативной медицинской помощи взрослым и детям и медицинские показания к оказанию паллиативной медицинской помощи описаны в документах:
- Совместный Приказ Минздрава России и Минтруда России РФ от 14.04.2025 № 208н/243н «Об утверждении Положения об организации оказания паллиативной медицинской помощи, включая порядок взаимодействия медицинских организаций, организаций социального обслуживания и общественных объединений, иных некоммерческих организаций, осуществляющих свою деятельность в сфере охраны здоровья». Этот приказ регламентирует лечение для взрослых и для детей.
- Приказ Департамента здравоохранения г. Москвы от 28.08.2017 года № 605 «Об организации оказания паллиативной медицинской помощи взрослому населению». По этому приказу работает Московский многопрофильный Центр паллиативной помощи, Он регламентирует работу со взрослым населением.
Вопрос «об удивлении»
Оксана Нестеренко: Итак, я, как врач выездной патронажной службы посещаю пациента на дому впервые,
или впервые прихожу к нему на осмотр в палату. Я уже изучила медицинскую документацию пациента, есть первое
представление о нем. Знакомясь и проводя осмотр, я спрашиваю себя: удивлюсь ли я, если этот пациент уйдет из жизни в
течение года? Если ответ «нет, я не удивлюсь», то скорее всего, этот пациент нуждается в оказании паллиативной
медицинской помощи. Это — интуитивный подход, но он основан на профессиональном опыте.
Как оценивать критерии паллиативности по анкете пациента
Анкета пациента содержится в Приложении №1 к Регламенту организации оказания паллиативной медицинской помощи взрослому населению города Москвы.
Рассматривая каждый критерий, ставим галочку, есть данный критерий у пациента или нет. По общему количеству баллов, мы выясним, нуждается ли пациент в оказании паллиативной помощи или нет.

Паллиативная помощь в последние дни жизни человека
Как распознать разные фазы умирания, как ухаживать за человеком в последние дни и часы жизни
- Различные формы злокачественных новообразований;
- Органная недостаточность в стадии декомпенсации при невозможности достичь ремиссии заболевания или стабилизации состояния пациента;
- Хроническое прогрессирующее заболевание терапевтического профиля в терминальной стадии;
- Тяжёлые необратимые последствия нарушения мозгового кровообращения, которые требуют симптоматического лечения или обеспечения адекватного ухода за пациентом; тяжёлые необратимые последствия травм, в том числе черепно-мозговых;
- Дегенеративные и демиелинизирующие заболевания нервной системы на поздних стадиях заболевания;
- Различные формы деменции, в том числе болезнь Альцгеймера в терминальной стадии.
- Ожидаемая продолжительность жизни менее года;
- Мнение лечащего врача о потребности в паллиативной медицинской помощи;
- Средний и высокий суицидальный риск.
Важно
Утвердительные ответы на все эти вопросы означают, что пациент нуждается в паллиативной помощи.
- Концентрация альбумина в плазме крови менее 2,5 грамм/литр, независимо от острых приступов декомпенсации;
- Потеря массы тела более 10% в течение 6 месяцев, которая не связана с сопутствующими заболеваниями;
- Показатели функциональных нарушений по индексу PPS; 50%;
- Утрата способности выполнять два и более повседневных видов деятельности в течение 6 месяцев, несмотря на обеспечение соответствующей терапии;
- Устойчивые пролежни 3-4 степени;
- Рецидивирующие инфекции более одного раза в течение 6 месяцев; делирий (нарушения работы мозга);
- Устойчивая дисфагия (нарушение глотания);
- Наличие эмоционального расстройства с психологическими симптомами, которое не связано с сопутствующими заболеваниями;
- Две или более незапланированные госпитализации в связи с обострением хронического заболевания за 12 месяцев;
- Потребность в комплексной непрерывной помощи в условиях медучреждения либо на дому; наличие двух и более сопутствующих заболеваний.
Важно
Более пяти положительных ответов означает, что пациент, несомненно, нуждается в оказании паллиативной медицинской помощи. Если ответов «да» от трёх до пяти — решение о нуждаемости в паллиативной помощи принимает врачебная комиссия.
-
Клинический пример
Пациентка проходила стационарное лечение с диагнозами: миеломная болезнь, вторичный AL-амилоидоз с поражением кожи, подкожно-жировой клетчатки, сердца, почек, желудочно-кишечного тракта, языка.
- болевой синдром более пяти баллов,
- синдром тягостной одышки,
- утрата способности выполнять два и более видов повседневной деятельности в течение последнего полугода,
- потеря веса.
- подтвержденный диагноз злокачественного новообразования (четвертая стадия),
- рецидивирующая инфекция,
- три госпитализации за прошедший год.
У пациентки инфильтративная кардиомиопатия, амилоидное поражение митрального клапана и аортального клапана с формированием комбинированного митрально-аортального порока сердца, пароксизмальная форма фибрилляции предсердий, хроническая сердечная недостаточность II Б, III-IV функциональный класс по NYHA, умеренная легочная гипертензия, макроглоссия.
Сопутствующая патология – цереброваскулярная болезнь и сахарный диабет. Мы запоминаем, что у пациентки два сопутствующих заболевания.
При поступлении пациентка жаловалась на боли в поясничном отделе позвоночника и ребрах, которые она оценивала на шесть баллов по ВАШ (визуальная аналоговая шкала оценки боли) без обезболивающей терапии.
Боли и отечность мелких суставов кистей, отечность подбородка, выраженные отеки нижних конечностей, одышка у нашей пациентки при минимальной физической нагрузке и в покое. Слабость в руках и в нижних конечностях, невозможность самостоятельно держать предметы в руках, снижение веса на 20 кг за последние полгода.
По анкете четыре критерия получили ответ «да»:
Пациентке назначался метипред, системный глюкокортикостероид. Ухудшение состояния произошло за последние шесть месяцев. До нас было три госпитализации по поводу гипостатической пневмонии и гнойных паронихий первого и третьего пальцев левой кисти.
Еще три критерия получили ответ «да»:
Первая большая группа заболеваний — злокачественные новообразования:
- Подтвержденный метастатический процесс (третья, четвертая стадия), выраженное прогрессирование заболевания на фоне лечения,
- Серьезные функциональные нарушения,
- Стойкие беспокоящие симптомы, несмотря на оптимальное лечение, в том числе наличие болевого синдрома более пяти баллов по шкале боли.
- Одышка в состоянии покоя или при минимальной физической нагрузке,
- Тяжелые соматические или психологические симптомы, несмотря на лечение основного заболевания,
- По данным функции внешнего дыхания – это ОФВ1 менее 30, индекс Тиффно менее 40
- Необходимость контролировать газовый состав крови после завершения оксигенации,
- Повторные госпитализации более трех в течение двенадцати месяцев в связи с обострением ХОБЛ.
Вторая группа — хронические заболевания легких или иные расстройства дыхания:
- Сердечная недостаточность класса III или IV по NYHA, тяжелое заболевание клапанов или неоперабельная коронарная недостаточность.
- Одышка в покое или при минимальной нагрузке.
- Тяжелые соматические и психологические симптомы, несмотря на лечение основного заболевания
- Результаты ЭХО-КГ: фракция выброса менее 30% или выраженная легочная гипертензия (давление в легочной артерии более 60 мм.рт.ст.).
- Почечная недостаточность (СКФ < 30 мл/мин).
- Неоднократные госпитализации по причине сердечной недостаточности/ИБС (более 3 раз за 12 месяцев).
Третья группа — заболевания органов кровообращения.

Паллиативная помощь при рассеянном склерозе
Причины быстрой инвалидизации пациентов с рассеянным склерозом, сочетание паллиатива и куратива
- Во время острой и подострой фаз: устойчивое вегетативное состояние или минимальное сознание более трех дней
- Во время хронической фазы (более 3 месяцев после инсульта):
Четвертая группа — хронические неврологические диагнозы.
Инсульт:— неоднократные осложнения (аспирационная пневмония)
— пиелонефрит (более одного раза)
— неоднократные случаи лихорадки, несмотря на прием антибиотиков (наличие повышенной температуры после лечения антибиотиками в течение одной недели)
— пролежни 3-4 стадии или деменция с тяжелыми постинсультными симптомами
- Прогрессирующее ухудшение физиологических и психических функций, несмотря на лечение основного заболевания;
- Комплексные и тяжелые симптомы;
- Нарушение речевых навыков и прогрессирующее ухудшение способности к общению;
- Прогрессирующая дисфагия, которая в последующем может привести к Осложнению, к аспирационной пневмонии, отчего и может погибнуть пациент,
- Неоднократная аспирационная пневмония и дыхательная недостаточность.
БАС, рассеянный склероз и другие заболевания двигательных нейронов, дегенеративные заболевания экстрапирамидной системы (болезнь Паркинсона):

Паллиативная медицинская помощь пациентам с БАС
Нарушения дыхания и глотания, трудности коммуникации и другие симптомы при боковом амиотрофическом склерозе
- Прогрессирующий цирроз печени,
- Наличие из следующих клинических осложнений:
Тяжелая хроническая болезнь печени:
— устойчивый к диуретической терапии асцит,
— гепаторенальный синдром или кровотечение из верхних отделов ЖКТ в связи с портальной гипертензией, не отвечающее на фармакологическое или эндоскопическое лечение и с противопоказанием к трансплантации.
- Тяжелая почечная недостаточность (уровень креатинина >120 мкмоль/л).
- Наличие противопоказаний к заместительной терапии и трансплантации
Хроническая болезнь почек:

Боль у людей, страдающих деменцией: определение и подбор препаратов
Cамые эффективные шкалы оценки боли для людей с деменцией, а также pro et contra различных обезболивающих
- Критерии оценки степени тяжести: неспособность одеваться, мыться или есть без посторонней помощи, недержание мочи и кала, неспособность к разумной коммуникации.
- Показатели прогрессирования: утрата способности к двум и более видам повседневной деятельности за последние 6 месяцев, затрудненное глотание, отказ от еды.
- Повторные госпитализации (более трех в течение 12 месяцев): в связи с сопутствующими патологиями, вызывающими функциональные или когнитивные нарушения.
Деменция, одна из достаточно распространённых сейчас нозологий:
Клинический пример
Диагноз клинический основнойЛейомиосаркома средостения с вовлечением легочного ствола и опухолевым тромбозом правой и левой легочных артерий. Состояние после 2 курсов ПХТ. Мтс поражение легких, левосторонний субтотальный пневмоторакс, тотальный левосторонний гидроторакс, абсцесс верхушки левого легкого.
15 сентября — дренирование левой плевральной полости.
24 сентября — редренирование.
3 октября — клапанная бронхоблокация по поводу бронхопульмонального свища.
Осложнения основного заболевания
Посттромбоэмболическая легочная гипертензия (Р сист – 68 мм.рт.ст). Раковая интоксикация ДН II – III.
Сопутствующая патологияЯзвенная болезнь желудка. Оперативное лечение в 2015 году. Артериальная гипертензия 2 ст, риск 3. Хронический пиелонефрит, вне обострения.
У нашей пациентки одышка в покое и при минимальной физической нагрузке. Резкая слабость, снижение аппетита, наша пациентка похудела за последние полгода на 15 кг. И мы сразу видим два критерия: синдром тягостной одышки и потеря веса.
В марте 2018 года пациентка была госпитализирована в московскую клинику, диагностирована тромбоэмболия лёгочной артерии и опухоль средостения. Было отказано в хирургическом и лучевом лечении.
В октябре 2018 года выявлено метастатическое поражение лёгких, левосторонний субтотальный пневмоторакс, левосторонний тотальный пневмоторакс, абсцесс верхушки левого лёгкого.
За время лечения отмечается зависимость от оксигенотерапии со снижением сатурации кислорода до 75% на атмосферном кислороде.
Итак, у пациентки подтвержденный диагноз злокачественного новообразования, четвёртая клиническая группа, есть тяжёлые соматические симптомы, кислородозависимость. Суммируем еще два критерия.
Состояние пациентки:
Землистый оттенок кожи, массивные отёки голеней и стоп, активна в пределах кровати и прикроватного пространства, но с посторонней помощью. Серьезные функциональные нарушения. Ожидаемая продолжительность жизни — менее 3 недель.
Три раза мы ответили «да».
Резюме:Пациентка нуждается в оказании паллиативной помощи.
Скачать бланк анкеты можно по этой ссылке.
Шкала оценки NECPAL
Может ли пациент нуждаться в паллиативной помощи, если «да» ответов менее трёх? Шкала NECPAL говорит, что может.
NECPAL — сокращённое от Necesidades Paliativas, в переводе с испанского означает «паллиативные потребности». Это методика выявления в рамках общего медицинского обследования пациентов, которые нуждаются в любой из форм паллиативной помощи. Шкала была разработана Каталонским институтом онкологии в Испании, Департаментом здравоохранения Каталонии и при участии ВОЗ.
Шкала NECPAL тоже начинается с вопроса «об удивлении». А второй вопрос таков: Выражал ли пациент с прогрессирующим заболеванием или лицо, обеспечивающее основной уход за ним, в явной или неявной форме просьбу получать исключительно паллиативное или симптоматическое лечение? Предлагал ли он ограничить другую терапию или отказаться от специализированного лечения?
Такой подход дает право выбора пациенту. Соответственно, если на вопрос «об удивлении» врач ответил: «Нет, я не удивлюсь», а на второй вопрос ответил «Да», то можно говорить, что у пациента есть показания к паллиативной медицинской помощи.
Шкала PPS
Принятие решения о той или иной тактике ведения пациента с неизлечимым прогрессирующим заболеванием необходимо осуществлять с позиций качества жизни и прогнозируемой ожидаемой продолжительности жизни. Шкала PPS оценивает общую активность больных при паллиативном лечении.
Это хороший коммуникативный инструмент для врачей, чтобы быстро описать активность пациента. На совещании, конференции мы не говорим друг другу: «Пациент преимущественно лежит, он активен в пределах кровати или прикроватного пространства» или «Он может присаживаться на кровати с помощью, допустим, родственников или медицинского персонала». Но даем оценку в процентах, согласно шкале PPS. Так врачи быстро понимают друг друга.
В шкале PPS оцениваются способность пациента к передвижению, виды активности, способность к самообслуживанию, питание и уровень сознания.
Например, пациент проводит большую часть дня сидя или лежа, чувствует слабость из-за прогрессирующего заболевания, нуждается в серьезной помощи во время ходьбы даже на короткие расстояния, при этом пациент находится в полном сознании, нормально принимает пищу и питье. Соответственно, PPS у него будет 50%.
Или пациент с квадриплегией, который нуждается в постоянном уходе, может передвигаться с помощью кресла-коляски. Он только лежит, сам себя обслуживать не может. Ему требуется тотальная помощь во всем. Уровень функциональной активности у данного пациента будет 30%.
Скачать шаблон шкалы PPS можно по этой ссылке.
Шкала PPI
Это самый простой инструмент для оценки прогноза жизни пациента. Изначально шкала PPI была создана для пациентов онкологического профиля, но мы пользуемся ею и у соматических пациентов.
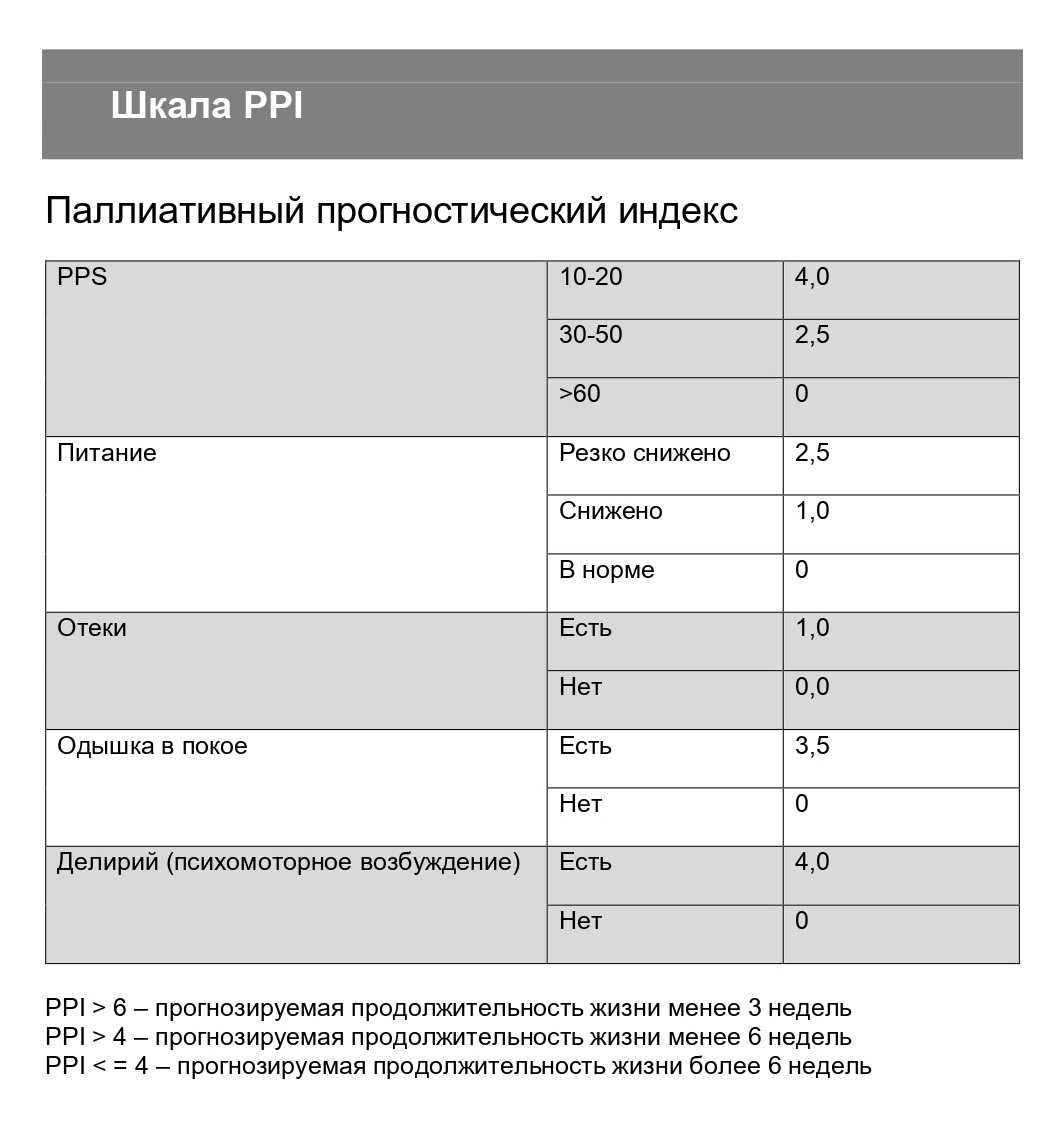
-
Оценивается пять параметров:
- функциональный статус (тот самый процент по шкале PPS),
- пероральный прием пищи,
- отеки,
- одышка в покое
- психомоторное возбуждение (делирий).
Если PPI более шести, то прогнозируемая продолжительность жизни у пациента менее трех недель.
Этот метод помогает решить вопрос о целесообразности продолжения специализированного лечения у врачей-онкологов, о целесообразности наложения гастростомы, а также о необходимости паллиативной хирургии или оформления пациента в социальное учреждение, оформления ему группы инвалидности ИПРА.
Шкала — это ответ на самый частый и болезненный вопрос родственников «Сколько проживет мой близкий?». Данные, полученные по шкале, дают возможность подготовиться к уходу близкого.
Скачать шкалу PPI можно по этой ссылке.
Важно
Выявление потребности в паллиативной помощи не означает, что надо прекратить специализированное лечение или ограничить лечебные процедуры, если они улучшают качество жизни пациента. Паллиативную и куративную помощь можно объединить.
Особенности ведения медицинской документации паллиативного пациента на примере медицинской карты стационарного больного
Особенности ведения стационарной картыПри поступлении пациента подписывается информированное добровольное согласие.
Если пациент дееспособен и может подписать документ сам, он это делает.
Если дееспособен, но не может взять ручку и расписаться, из-за тяжести состояния, мы указываем это в истории болезни при первичном осмотре: пациент слабый, астенизированный, не может сам подписать, но выразил свое согласие либо словами, либо кивком головы, либо пожатием руки. Ставим три подписи медицинского сотрудника: это могут быть три врача или врач и две медицинские сестры.
Если пациент недееспособен и не может выразить свою волю, важно, чтобы родственники предоставили заключение суда о признании пациента недееспособным и документ о назначении опекуна. В таком случае согласие подписывает опекун.
Если пациент недееспособен, но может выразить свою волю. Если во время осмотра с ним нет опекуна, но пациент разговаривает и выражает свое согласие на лечение, мы можем дать ему возможность подписать ИДС.
Какие необходимы документы для истории болезни?
Нужны все предшествующие медицинские документы пациента:
- Заявка на госпитализацию от врача выездной службы, который осматривал пациента на дому перед госпитализацией.
- Решение врачебной комиссии о признании пациента нуждающимся в оказании паллиативной медицинской помощи для неонкологических пациентов — по критериям анкеты. Делается заключение с тремя подписями, печатью учреждения, датой и номером документа. Это все обязательно передается в координационный центр.
- Для онкологических пациентов нужна гистологическая верификация с номером либо заключение онкоконсилиума о том, что пациенту не показано специализированное лечение.
- Обязательно копии гражданских документов.
- Заявление от родственников на социальную передышку, если пациент госпитализируется в связи с этим.
- Если у нашего пациента отсутствуют гражданские документы или регистрация, мы звоним дежурному в отделение полиции по округу и фиксируем это в истории болезни, что личность пациента не установлена.
Мы делим назначения на лист с медикаментами и на инсулиновый лист, если у пациента сахарный диабет. Отдельно готовим лист перевязок, если у пациента объемные перевязки, особенно если есть множественные пролежневые процессы. Отдельно ведется лист наркотических и сильнодействующих веществ.
Контроль диурезаТакой контроль обязателен при назначении мочегонной терапии. В документе фиксируется количество выпитого и выделенного в температурном листе. Там же фиксируем отметку о наличии стула у пациента и отметку о ванне.
Контроль отделяемогоФиксируем количество мочи по нефростоме, цистостоме, уретральному катетеру. Обязательно фиксируется контроль отделяемого по холангиостоме, по любым дренажам. Это обязательно указывать в динамическом листе и в истории болезни.
Карта пролежнейУказывается локализация пролежней, размеры, их стадия. Здесь же обязательно указываются наличие гематом, их размеров, трофических язв, сыпи, рубцов – любых кожных дефектов. Если таковые отсутствуют, оставляем запись: «Кожных повреждений не выявлено».
Важно
При первичном осмотре пациента четко и кратко формулируем анамнез заболевания, особенно для пациента онкологического профиля, указываем номер гистологического заключения, номер протокола ВК о признании пациента паллиативным, какой организацией и когда он выдан. Важно указать, знает ли пациент о своем диагнозе, хочет ли он разговаривать на эту тему. Указывается, какую предшествующую обезболивающую терапию пациент получал, ее эффективность.
С кем пациент проживал, кто ухаживал за ним дома, имеется ли у пациента группа инвалидности и ИПРА, планируется ли оформление в соцучреждение – ПВТ или ПНИ. Если нет, то кто за пациентом будет ухаживать после выписки. Будут ли родственники обучаться уходу за время нахождения пациента в стационаре.
-
Кроме этого в медицинской документации указывается:
- Уровень сознания, наличие болевого поведения, обязательно отражаем, было ли болевое поведение у пациента во время осмотра. И затем в дневниках, в динамике, уже ото дня в день мы описываем, купирован ли болевой синдром адекватно или нет. Если нет, то до каких баллов болевой синдром имеется по той или иной шкале боли.
- Результаты осмотра по органам и системам и обязательно в конце указание шкал PPI, PPS, риски: оценка рисков падения, риска аспирации, риска кровотечения, риска развития пролежневого процесса.
- Режим, диета, питьевой режим, подбор энтерального питания.
- Планируемые медикаментозные и профилактические мероприятия по уменьшению рисков падения, развития пролежней, аспирации, кровотечения. Если у пациента есть распад опухоли или любые другие виды кровотечения, у нас в центре принято использование красного белья. Человеческое отношение к пациенту.
Что делать с пациентом, поступившим в приемное отделение в экстренном порядке? Приемное отделение никогда не возьмет на себя функцию выдать решение врачебной комиссии о признании пациента паллиативным, ведь нужно проанализировать состояние больного, заполнить анкету. А вот наблюдая пациента в отделении и проанализировав ситуацию, поговорив с ним и с семьей, можно будет, при показаниях, признать его паллиативным больным.
Иногда система ОМС сталкивается с пациентами, которых невозможно выписать домой. С одной стороны, на чаше весов лежит судьба пациента. С другой — желание, медработника побыстрее от него избавиться. Это по-человечески неправильно.
Если человеку показана паллиативная помощь, ему следует ее оказать. Если пациента еще можно лечить, особенно если это касается неонкологических пациентов, то, надо разбираться, как бы «неудобно» это не было.
Важно
Есть проблема: «всех неугодных — в паллиатив». Мы переборем ее, когда люди будут хотя бы чуть-чуть понимать, что такое паллиативная помощь. Что это не конец жизни, это продолжение жизни пациента и человеческого отношения к нему.
Многие родственники очень тяжело принимают, что пациента направляют в паллиатив. Причина этому — отсутствие коммуникации. Людям не объясняют, какую помощь получит их близкий. Честная коммуникация — самое правильное, с чего должна начинаться паллиативная помощь.
Материал подготовлен с использованием гранта Президента Российской Федерации на развитие гражданского общества, предоставленного Фондом президентских грантов.







