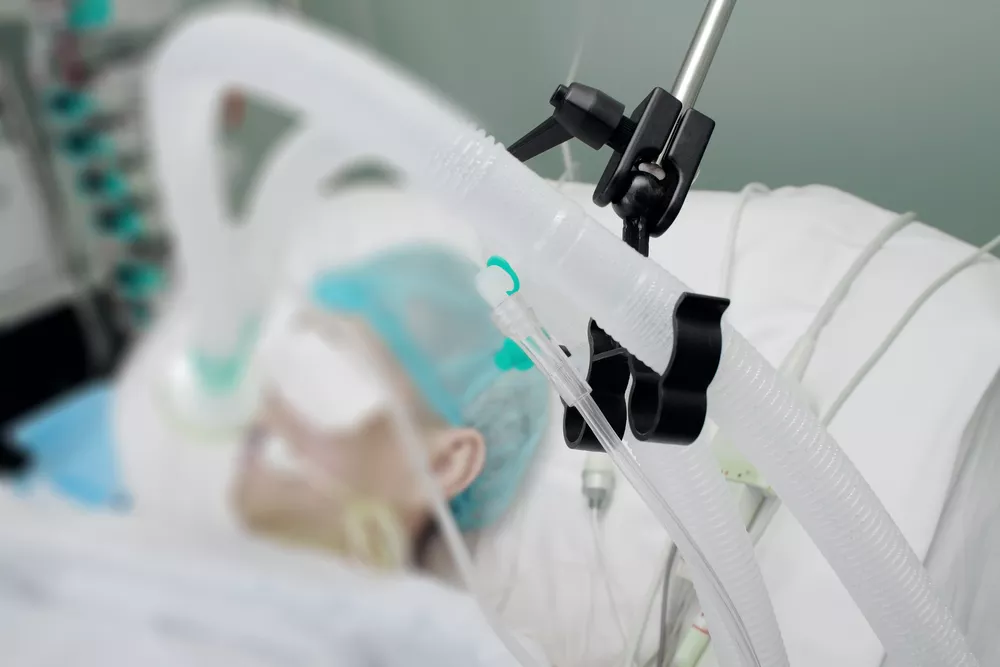
Может ли человек на искусственной вентиляции легких находиться не в реанимации, а дома? Насколько это безопасно и правильно? Где можно получить аппарат искусственной вентиляции легких? Как обучиться навыкам ухода за пациентом на ИВЛ в домашних условиях? Эти и многие вопросы беспокоят как врачей, так и самих пациентов и их родственников. На них, на примере истории пациента, отвечает заведующая отделением длительной респираторной поддержки и отделением паллиативной помощи №3, врач анестезиолог-реаниматолог, врач реабилитолог ГБУЗ «Московский многопрофильный центр паллиативной помощи» ДЗМ Варвара Николаевна Брусницына.

С период с 1 января по 1 апреля 2020 года из респираторного центра было выписано домой 6 пациентов на ИВЛ. Нахождение такого пациента дома абсолютно безопасно и целесообразно. Во-первых, потому, что дома он находится в привычной для себя, комфортной среде и может быть социализирован, а во-вторых, длительное нахождение в отделении реанимации среди крайне тяжелых пациентов повышает риск возникновения воспалительных заболеваний. И в-третьих, получив весь объем специализированной помощи в ОРИТ, пациент, по сути, больше в ней не нуждается, а нуждается в паллиативной помощи. В такой ситуации оказался один из наших пациентов по имени Денис: ему был поставлен диагноз «Боковой амиотрофический склероз», это заболевание, которое отнимает у человека жизненно важные функции.
Через некоторое время после постановки диагноза у Дениса стала прогрессировать дыхательная недостаточность, поэтому он был госпитализирован в реанимационное отделение, где ему проводилась искусственная вентиляция легких, операции трахеостомии и гастростомии. Состояние его тогда стабилизировалось. Однако “отлучить” Дениса от аппарата ИВЛ и восстановить самостоятельное дыхание так и не удалось. Пришло время его выписки из стационара. Прогноз жизни при боковом амиотрофическом склерозе варьируется, в зависимости от формы, однако важно понимать, что, каким бы ни был прогноз, практически все пациенты на ИВЛ хотят находиться дома после выписки из реанимационных отделений.

ДНК-тесты при БАС: какими они бывают и стоит ли их делать?
О современных генетических тестах на мутации при боковом амиотрофическом склерозе, их целях и интерпретации результатов
В Москве на данный момент это возможно только после госпитализации в отделение длительной респираторной поддержки Московского многопрофильного центра паллиативной помощи, поскольку необходимо оценить степень тяжести состояния пациента, возможность нахождения его дома, осуществить подбор параметров вентиляции, обучить уходу за пациентом родственников или сиделку. Все это и многое другое возможно только в этом отделении.
Далее я расскажу, как же происходит взаимодействие между лечебным учреждением, где находится пациент, и нашим Центром паллиативной помощи, когда возникает необходимость перевода.
Организация перевода в респираторный центр
В стационаре, где находится пациент, проводится врачебная комиссия: она выносит решение о признании пациента нуждающимся в оказании паллиативной помощи. Затем заведующий реанимационным отделением связывается с нашей диспетчерской службой по единому номеру (8-449-940-19-50). Если возникают уточняющие вопросы, то связывают со мной. По результату беседы мы понимаем, какое заболевание у пациента, по какой причине он находится в ОРИТ, причину длительной вентиляции легких. И далее на почту нашего центра врач направляет пакет документов на пациента, который мы изучаем и планируем визит врача ОВПС к пациенту.
ОВПС - это отделение выездной патронажной службы, которое находится в составе ЦПП. В этом отделении работают врачи разных специальностей, тогда как пациентов на ИВЛ в стационаре осматривают только анестезиологи-реаниматологи.
Врач ОВПС проводит осмотр пациента, знакомится с историей болезни, результатами проведенных анализов и обследований, беседует с лечащим врачом, чтобы узнать особенности ведения пациента, респираторной поддержки. Кроме этого, врач ОВПС обязательно проводит беседу с самим пациентом и его семьей, чтобы выяснить, чего именно они ожидают от госпитализации в Центр, и хочет ли этого сам пациент.
Затем пациент вносится в лист ожидания госпитализации, который я и диспетчесркая служба мониторируют. Противопоказаниями к переводу в отделение длительной респираторной поддержки является нахождение пациента на вазопрессорной поддержке, наличие активного воспалительного процесса, наличие интубационной, а не трахеостомической трубки.
Все вышеописанные процедуры были проведены и с Денисом. Он в сопровождении мамы поступил в отделение респираторной поддержки в крайне тяжелом состоянии, на искусственной вентиляции легких через трахеостомическую трубку. Денис и его мама были очень напуганы и растеряны.
И началась работа нашей команды. Мультидисциплинарной команды, которой я горжусь. Потому что в Центре паллиативной помощи мы работаем именно так, со всеми пациентами. В составе такой команды всегда лечащий врач, психотерапевт, психолог, диетолог, врач ЛФК, если необходимо, логопед и массажист.
Работа междисциплинарной команды
Лечащий врач, психотерапевт и я в тот день долго беседовали сначала с мамой, потом с Денисом. Психологическая помощь - одна из составляющих паллиативной, поэтому ей уделяется большое внимание. Психотерапевт или психолог сопровождает пациента и его семью все время нахождения пациента в отделении. Лечащий врач является человеком, который «ведет» не только пациента, но и семью: именно он интегрирует в процесс лечения все составляющие части паллиативной помощи - медицинскую, психологическую, социальную.

Частью медицинской помощи является респираторная поддержка как в стационаре, так и на дому. Оборудование в отделении длительной респираторной поддержки новое и современное, аппараты ИВЛ поддерживают все необходимые режимы вентиляции, в том числе режим «интеллектуальной» вентиляции, когда врач выставляет определенные параметры, и аппарат «подстраивается» под дыхание пациента, поддерживая его, либо полностью замещая отсутствующую у пациента дыхательную функцию. У Дениса почти все вдохи были инициированы аппаратом, а это значит, что был выставлен режим максимальной поддержки дыхательной функции. И на тот момент мы были почти уверены в том, что, учитывая нейромышечную патологию, дыхательная функция не восстановится.
Сатурация (насыщение гемоглобина артериальной капиллярной крови кислородом) у Дениса при поступлении была 88-89%, что соответствует второй степени дыхательной недостаточности. Однако использование кислородного концентратора для насыщения крови кислородом пациентам с нейромышечной патологией проводить категорически нельзя. Учитывая это, мы подобрали самый оптимальный режим вентиляции, на котором уровень сатурации приблизился к норме, и Денису стало комфортно.
Кроме того, чтобы понять, эффективна ли вентиляция, мы проводим анализ кислотно-щелочного состояния артериальной крови. И у него он стал близок к норме.
Родственники пациентов часто задают один и тот же вопрос: «Можете ли вы отлучить моего родного человека от ИВЛ, или он у вас просто лежит, и за ним ухаживают?»
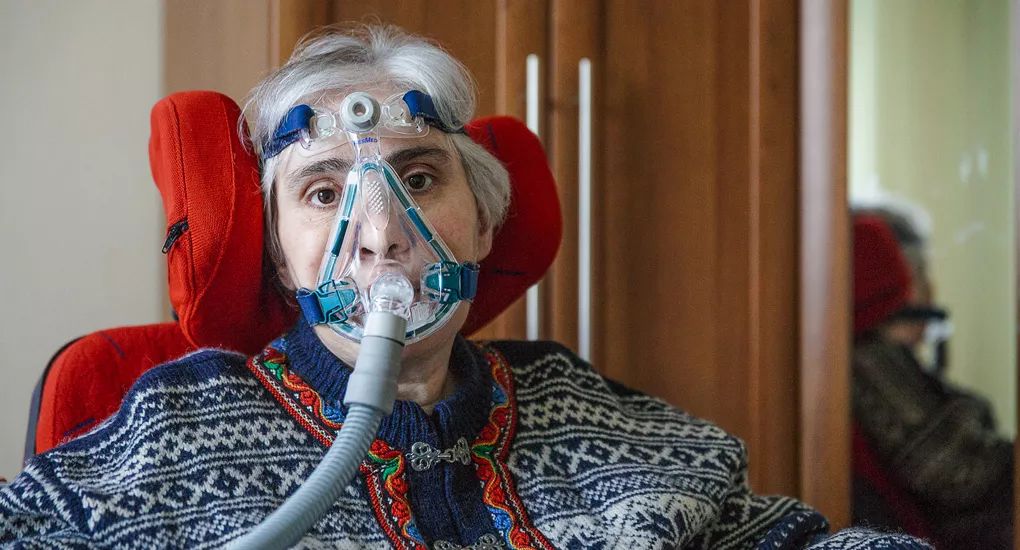
Я отвечаю всегда так. Вначале мы оцениваем состояние поступающего к нам на ИВЛ пациента. Если оно крайне тяжелое, нестабильное, то мы вряд ли станем пробовать отлучать от аппарата, ведь это может привести к ухудшению состояния. Но бывает и так, что при поступлении состояние крайне тяжелое, а в дальнейшем отмечается положительная динамика. Тогда попытки отлучения предпринимаются. Что касается пациентов с реабилитационным потенциалом, в стабильном состоянии, то их мы стараемся отлучать от аппарата быстрее. Конечно, здесь многое зависит от исходной патологии, по причине которой аппарат ИВЛ замещает дыхательную функцию. Например, пациентов с нейромышечной патологией, хронической обструктивной болезнью легких (ХОБЛ) высокой степени тяжести вряд ли можно полностью перевести на самостоятельное дыхание. Кроме того, если врач понимает, что вполне можно удалить трахеостомическую трубку, но при этом пациент все равно нуждается в периодической респираторной поддержке, то мы переводим пациента на неинвазивную вентиляцию легких. Она может осуществляться через маску, носовую канюлю или иные девайсы.
То есть мы предпринимаем все необходимые меры для улучшения качества жизни человека. Просто для одних это может означать только уход и облегчение тягостных симптомов, а для других - восстановление самостоятельного дыхания или поддержка его неинвазивно.
И обратите внимание, я говорю именно о качестве жизни. Не длительности ее, а именно качестве. Что бы вы выбрали: жить в мучениях три года или в полном комфорте год? Конечно, каждый делает свой выбор, и мы его уважаем.
Что касается Дениса, то за год нам удалось перевести его на самостоятельное дыхание днем. Ночью же по данным оксиметрии происходило падение сатурации. Кроме того, находясь без аппарата ночью, он жаловался на сильную головную боль, разбитость и сонливость по утрам. А это прямые признаки не только гипоксии, но и накопления углекислого газа, который в норме у нас с вами выделяется при выдохе. Учитывая дисфагию, а также прогностически возможное ухудшение дыхательной и глотательной функций, трахеостомическая трубка была оставлена и ночью, ИВЛ проводилась через нее.
У пациентов с нейромышечной патологией помимо проблем с дыхательной функцией есть еще проблема с низким кашлевым толчком, и Денис не стал исключением. Решено было применить инсуффлятор-экссуфлятор, то есть откашливатель. Работа данного аппарата заключается в том, что в легкие подается поток воздуха под определенным положительным давлением, затем под отрицательным давлением стимулируется движение мокроты из нижележащих бронхов в вышележащие, а затем - в трахею. Если пациент имеет слабый кашлевой толчок, то он сможет откашлять мокроту уже из трахеи. Если же кашлевого толчка нет совсем, то мокрота эвакуируется специальным аппаратом-отсасывателем. Применение откашливателя позволяет избежать многих осложнений, в том числе воспалительных, которые возникают ввиду того, что мокрота самостоятельно не отходит.
Врач выбирает нужные параметры в откашливателе, сама же процедура откашливания может осуществляться врачом и средним медицинским персоналом. Более того, мы также учим родных пациента или сиделку, которая будет ухаживать за пациентом дома, пользоваться откашливателем. Сама процедура должна проводиться минимум три раза в день, а далее - по потребности пациента.
Отдельно стоит сказать про хирургический аспиратор. Довольно часто родственники, да и сами пациенты спрашивают, в чем отличие откашливателя от аспиратора, можно ли их использовать вместе. Откашливатель - это аппарат, который, как я уже говорила, вызывает некую имитацию кашля, то есть мокрота из нижележащих отделов бронхов попадает в трахею, и уже оттуда мы можем ее извлечь аспиратором. То есть по сути аспиратор - это прибор, который помогает извлечь мокроту только из трахеи. Он нужен далеко не всем, так как у многих пациентов после процедуры откашливания мокрота через трахеостомическую трубку попадает в гафрированную трубку, которая соединяет трахеостомическую трубку с контуром откашливателя. В этом случае гофрированную трубку следует заменить.
Кроме лечебных аспектов немаловажную роль играет гигиена. Когда Денис узнал о том, что ванну у нас принимают все пациенты, в том числе и пациенты на ИВЛ, он плакал от счастья, ведь находясь длительное время в ОРИТ, он не имел возможности полноценно помыться. Как же происходит мытье?

Уход за телом
Как правильно мыть человека в кровати; как оборудовать ванную комнату и за чем следить во время гигиенических процедур
Пациента перекладывают в специальную мягкую, глубокую кровать для мытья. Лечащий врач переключает пациента на другой аппарат ИВЛ, который может использоваться в условиях повышенной влажности. Далее уже в самой душевой пациента моют - как голову, так и тело. Часто родственники пациента спрашивают: как мыть человека на ИВЛ, ведь вода может попасть в трахеостомическое отверстие? Отвечаю я так. В случае, если мы имеем дело с пациентом, который может во время процедуры мытья дышать сам, то на трахеостомическую трубку надевается специальная насадка, которая позволяет дышать, но не позволяет воде попасть в трахею. Если же пациент дышать полноценно не может, и мы моем его на аппарате ИВЛ, то надо следить за тем, чтобы струйки воды стекали по бокам тела вниз, а не в трахеостомическое отверстие.
Параллельно у Дениса шли процессы реабилитации, правильно выбранной алиментарной поддержки. Под алиментарной поддержкой мы понимаем определенную диету, питание, которое содержит нужное количество нутриентов и покрывает суточный калораж, необходимый пациенту. У Дениса было смешанное питание, то есть в гастростому вводилось и естественное питание, взбитое блендером, и энтеральное в виде готовой смеси.
Подготовка к выписке
Наступил период подготовки к выписке. Когда пациент психологически готов, мы переключаем его со стационарного аппарата ИВЛ на “домашний”. Домашним мы называем тот аппарат ИВЛ, с которым пациент будет находиться дома. И, конечно, мы должны убедиться, что пациенту будет комфортно на новом аппарате, он должен к нему привыкнуть.
Длительность периода привыкания к новому аппарату очень индивидуальна и занимает от недели до нескольких месяцев. Чаще всего причина долгого периода привыкания в психологическом страхе. Поэтому в этот период лечащий врач должен быть особенно внимателен к пациенту.
После переключения на домашний ИВЛ Денис стал сильно нервничать, появилось учащенное дыхание. Лечащий врач и я были рядом, и нам удалось успокоить его. Первый сеанс продлился 3 часа. Но в последующем Денис привык к аппарату и дискомфорта не отмечал.
Очень важную часть работы занимает обучение человека, который будет ухаживать за пациентом на ИВЛ. Это может быть любой близкий человек, сиделка. Их обучает весь наш персонал. Им предстоит обучиться уходу, противопролежневым мероприятиям, санации трахеобронхиального дерева, уходу за трахеостомой, гастростомой, если она есть, особенностям мытья. Насколько хорошо обучились всему необходимому родственники или сиделка, проверяют наши медицинские сестры и врач. Мама Дениса обучилась довольно быстро.
Кроме того, родственники проходят инструктаж по работе с оборудованием. Кроме обрабатывания поверхностей оборудования антисептиком необходимо также осуществлять замену фильтров. В аппарате ИВЛ их два вида: грубой очистки, его еще называют “пыльник”, и тонкой очистки. При выписке мы всегда даем несколько фильтров грубой очистки, потому что в зависимости от запыленности окружающей среды эти фильтры могут достаточно быстро загрязняться. Грязный фильтр можно промыть мыльным раствором, высушить на бумаге, избегая попадания прямых солнечных лучей, и использовать снова. Что касается фильтров тонкой очистки, их тоже легко поменять. Каждый из них рассчитан на 1000 часов работы (наработка часов выводится на экране аппарата). Старый фильтр спустя это время снимается и выбрасывается. А новый ставится.
Что касается настроек в аппарате (ИВЛ и откашливателе), то их выставляет врач, и родные сами не могут их изменить.
Пациенты на ИВЛ выписываются с оборудованием, которое выдает центр паллиативной помощи согласно Постановлению правительства г.Москвы №503 ПП. В день выписки составляется трехсторонний договор безвозмездного пользования техническим средством реабилитации медицинского назначения, который заключается между пациентом, ЦПП и «поручителем». Поручитель или третье лицо - это человек, который берет на себя ответственность наряду с пациентом.
В день выписки мы даем родным все необходимые расходные материалы на определенный срок. К ним относятся контуры, гафрированные трубки, фильтры бактериостатические и тепловлагообменные, фильтры к аппаратам. Трахеостомические трубки с собой мы не выдаем: если подошел плановый срок замены (примерно через 1 месяц), то врач выезжает и осуществляет замену. В случае возникновения необходимости замены трубки раньше срока, врач также выезжает с новой трубкой для замены.
Часто родственники не знают, как организовать дома пространство для человека на ИВЛ. Все это обычно проговаривается с лечащим врачом, однако в случае необходимости домой может выехать социальный работник.

Во-первых, необходима функциональная кровать, которую родственники приобретают сами. В случае, если по финансовым соображениям они этого сделать не могут, возможно их обращение в орган территориальной социальной защиты. Зачем нужна именно функциональная кровать? Дело в том, что в ней есть возможность с помощью пульта поднимать головной конец, среднюю часть туловища, колени, поворачивать человека вправо и влево. Такая кровать достаточно широкая, у нее есть поручнями, что также облегчает уход. Конечно, если приобрести кровать родственникам все же не удается, это не повод не выписать пациента домой. Но надо понимать, что функциональная кровать существенно облегчает уход за тяжелобольным человеком. Противопролежневый матрац также необходим, если большую часть времени пациент лежит.
Учитывая, что кровать будет занимать достаточно много места, нужно заранее продумать, где она будет располагаться в комнате. Рядом с кроватью должны находиться минимум две тумбочки: на одной из них должен стоять аппарат ИВЛ и откашливатель. В тумбочки можно поставить предметы ухода за самим пациентом, трахеостомой, гастростомой, а также расходные материалы к аппаратам.
В комнате не должно быть пыльно, и, по возможности, не должно быть предметов, которые “собирают” пыль, например, ковров. Влажную уборку следует проводить в помещении, где будет находиться пациент на ИВЛ, каждый день.
Транспортировку пациента на ИВЛ домой осуществляет реанимобиль, сопровождает пациента врач-реаниматолог.
У Дениса состояние было стабильным, и семья была готова к выписке. Был назначен день. Однако в самый последний момент мама Дениса вдруг отказалась от транспортировки сына домой, стала нервничать. При этом говорила, что ничего не произошло. Оказалось, что она очень боялась быть дома одна с сыном: «Мы так привыкли к сотрудникам ЦПП, что это наша семья, как я теперь одна буду». Лечащий врач и я снова объяснили ей, что она будет не одна, и к ним с сыном будет приезжать врач респираторного отделения.
И это действительно так. В состав респираторного центра входят две структуры. Первая - это отделение длительной респираторной поддержки, где как раз находятся пациенты, которых не удалось в реанимационных отделениях, где они находились, перевести на самостоятельное дыхание. Вторая - это выездная патронажная служба, которая и продолжает наблюдать выписанных нами домой пациентов на ИВЛ. В ее составе врачи - анестезиологи-реаниматологи, медицинские сестры, санитары. Медицинские сестры ездят в случае необходимости делать перевязки пролежней, а санитарная служба даже может помочь пациенту помыться.
Первый осмотр врачом после выписки осуществляется на третий день. Затем осмотры проводятся один раз в две недели. Кроме того, родственники могут звонить нам в центр для консультации, наши врачи также выезжают к пациентам, если возникают ситуации, требующие срочного вмешательства. К ним может относиться обтурация трахеостомической трубки мокротой, а также необходимость изменения параметров аппарата при ухудшении состояния пациента. На этот случай родственники используют мешок Амбу, пользоваться которым мы их также учим. В любом случае, если показания, которые выдает аппарат, вызывают тревогу, родственники звонят в наш центр, где реаниматолог уже определяет дальнейшие действия. В случае отключения электричества дома, аппарат может работать на батарее 4 часа. Однако если электричество отключают на более длительный срок, то, конечно, мы можем госпитализировать пациента в отделение.
Нашим пациентам помогает еще и поликлиника по месту жительства, куда родственники обращаются после выписки пациента.
И в случае с Денисом выписка состоялась. Конечно, и он сам, и мама нервничали, но это было связано только лишь с транспортировкой. Да и мы плакали, потому что очень привязались к ним. Когда я созваниваюсь с мамой, я задаю ей вопрос: «Выписка на ИВЛ домой - это страшно»? И она неизменно отвечает: «Поначалу страшно, но теперь и я, и Денис понимаем, какое это счастье - быть дома».
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Перепечатка материала в сети интернет возможна только при наличии активной гиперссылки на оригинал материала на сайте pro-palliativ.ru.
Запрещается перепечатка материалов сайта на ресурсах сети Интернет, предлагающих платные услуги.