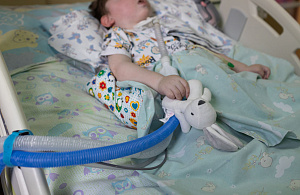
В российских психоневрологических интернатах живут люди с самыми разными заболеваниями, в том числе неизлечимыми. Для официальной системы паллиативной помощи такие пациенты практически не существуют. Как они попадают в ПНИ, в какой помощи нуждаются и можно ли им помочь – выясняла Ольга Алленова.
Что такое ПНИ и кто там живет?Психоневрологические интернаты – это социальные учреждения для людей с психическими и неврологическими заболеваниями, которые по разным причинам не могут жить дома. В России такие интернаты стали частью государственной системы после Великой Отечественной войны – в них советская власть помещала ветеранов-инвалидов, которые не могли себя прокормить. В советской России власть считала людей с инвалидностью неполноценными гражданами и не желала видеть их в общественных местах, поэтому интернаты преимущественно строились вдали от городов и райцентров – с глаз долой, из сердца вон. Такие интернаты были окружены высокими заборами, а чтобы попасть внутрь или выйти на волю, нужно было пройти контрольно-пропускной пункт. Абсолютное большинство жителей ПНИ не имело пропуска для выхода из интерната.
Сегодня в психоневрологические интернаты переводят выросших сирот из детских домов-интернатов для детей с умственной отсталостью (ДДИ). В ДДИ попадают как сироты, так и дети с тяжелыми заболеваниями – их родители не могут получить для них необходимую помощь на дому. Среди воспитанников ДДИ есть люди с органическими поражениями мозга, глубокой умственной отсталостью, аутизмом, синдромом Дауна, ДЦП, спинально-мышечной атрофией. В ПНИ попадают также взрослые с ментальными нарушениями, у которых умерли родители или другие опекуны. Российское законодательство не предполагает сегодня иных форм жизнеустройства для таких людей – потеряв опекунов, они немедленно отправляются в психиатрическую больницу, а оттуда в ПНИ.
В ПНИ поступают граждане после лечения в психиатрических больницах – если родственники не могут или не хотят с ними жить. Пациенты с тяжелыми формами шизофрении или депрессии в ПНИ живут и умирают. Для пожизненного размещения такого недееспособного человека в социальном стационаре достаточно желания его родных.
Большая группа жителей ПНИ – пожилые люди, за которыми некому ухаживать – среди них много людей с деменцией, болезнью Альцгеймера, а также перенесших инсульт. Официальный повод для размещения в ПНИ – диагноз.
Опасны ли люди, живущие в ПНИ? Такой вопрос часто задают люди «на воле». Клинический психолог, волонтер и соучредитель общественного движения STOP ПНИ Мария Сиснева напоминает: «Психоневрологические интернаты – это учреждения социального обслуживания, а не места лишения свободы. Если больной человек представляет опасность для себя или окружающих, то в интернате он вообще не может содержаться, это противоречит текущему закону о социальном обслуживании». По словам эксперта, в состоянии обострения болезни человек из ПНИ должен быть перемещен в больницу, где должны быть созданы специальные условия для того, чтобы ему стало лучше.
Мария Сиснева отмечает, что в России многие граждане не владеют даже общей информацией о психических расстройствах, поэтому все, что связано с психиатрией, — это зона стигматизации.

«Я знаю, что многие считают опасными и неизлечимыми людей с шизофренией, — говорит Мария. – Но еще в 2001-м году ВОЗ обобщила результаты 18 когортных исследований больных шизофренией в разных странах мира и в своем отчете назвала впечатляющую цифру: по прошествии 15–25 лет с начала заболевания практически выздоровевших оказалось 48% пациентов. Причем, эти когортные исследования показали, что важнейшими с точки зрения прогноза и исхода заболевания являются именно семейные и социальные факторы. Авторы обзора ВОЗ призвали пересмотреть доминирующую парадигму ХХ века о хроническом характере течения и негативном исходе болезни в виде психического дефекта у большинства больных и сосредоточиться на оказании им полноценной психосоциальной реабилитации, а также на поддержке и психотерапии семейных отношений». Важно отметить, что многие пациенты с шизофренией, которые живут в ПНИ, лишились социальных связей, получают тяжелые нейролептики, становятся паллиативными пациентами и быстро умирают.
Мария Сиснева неоднократно стажировалась в Италии, где все граждане с психическими заболеваниями живут в обществе – госпитализация может быть лишь кратковременной, максимально на две-три недели. Все остальное время пациент живет дома и посещает дневной реабилитационный центр, где ему помогают наладить социальные связи. Если дома у него нет – ему предоставляют социальное жилье. «Во всем мире в последнее десятилетие наравне с медицинской моделью активно развивается социально-реабилитационная модель в работе с пациентами, имеющими психические заболевания, — говорит Сиснева. – Если фармакологический метод видит не человека, а болезнь, то социально-реабилитационый метод видит человека полностью и использует его окружение для помощи ему». В российской психиатрии, по мнению эксперта, пока доминирует фармакологическая модель, но это будет меняться, потому что таковы общемировые тенденции.
Что не так в ПНИ?Условия жизни в психоневрологических интернатах в России до последнего времени регламентировались подзаконными актами о ПНИ от 1978 и 1981 года, которые давно не соответствуют российской Конституции и закону о соцобслуживании №442. Фактически эти нормативные акты позволяют руководству ПНИ ограничивать свободу граждан, устанавливать для них закрытый режим проживания, лишать их личных вещей.
За проживание в ПНИ государство забирает у гражданина 75% всех его доходов. Чаще всего речь идет о пенсии по инвалидности.

Права пациентов: информация о диагнозе, отказ от реанимации, донорство органов
Обязан ли врач прямо сказать, что я умираю? Могу ли я распорядиться отдать свои органы для донорства после смерти?
Чуть более 70% жителей российских ПНИ лишены дееспособности. У лишенных дееспособности граждан опекуном становится, как правило, директор ПНИ. Этот человек отвечает за предоставление социальных услуг клиентам, и он же отвечает за соблюдение прав своих подопечных. Система, таким образом, контролирует сама себя – это называется конфликтом интересов, который не позволяет соблюдать права человека в таком учреждении. В одном ПНИ, в отделении милосердия, я видела пожилую женщину, которая просила пить. Эта просьба, как сказал персонал, превратилась у нее в навязчивую идею – она повторяла слово «пить» регулярно. «Не обращайте внимания, она же больна», — прокомментировала санитарка. Я спросила, есть ли в комнате вода. Воды не оказалось. Кулера в коридоре тоже не было.
— Что они пьют? – спросила я.
— Так питание три раза в день и кефир на ночь, — ответила санитарка. – А если чаще поить, так где я памперсы возьму? Положено два в день.
То есть, стакан чая утром, компот в обед и чай вечером. Женщине, которая не может встать с кровати, негде взять простой питьевой воды.
На вопрос, почему в комнатах нет питьевой воды, директор интерната удивился: «Разве? Я разберусь». Он добавил, что раз в неделю посещает отделение милосердия, но женщину, о которой я говорю, не помнит. При этом он является ее законным опекуном.
Осенью 2018-го года Делегация Европейского Комитета по предотвращению пыток (ЕКПП), являющаяся одной из структур Совета Европы, посетила, в частности, российские психоневрологические интернаты и зафиксировали там унижения и пытки. В одном ПНИ делегация наблюдала, как санитарка била жителя интерната, в других учреждениях видела синяки на теле у жителей, многие клиенты жаловались на грубое и жестокое обращение.
По мнению ЕКПП, в российских ПНИ люди лишены возможности уединения, многие живут в переполненных комнатах, у них нет личных вещей. Медики часто злоупотребляют нейролептиками, сильно завышая дозы.
Особенно «популярны» в ПНИ галоперидол, аминазин и феназепам, часто их назначают вместе. ЕКПП полагает, что длительный прием таких препаратов без коррекции опасен для здоровья людей. Жители ПНИ жаловались делегации на длительное привязывание к кроватям – от нескольких часов до целой ночи, а также на размещение в изоляторах в целях усмирения или наказания. В одном ПНИ эксперты нашли «устройство для пятиточечной фиксации» — то есть, человека привязывают к кровати за руки, ноги и пояс, так что он не может шевелиться.
Медицинская помощь в ПНИ часто бывает недоступной — в одном из интернатов «житель с паховой грыжей ждал хирурга шесть месяцев; житель с бронхиальной астмой более двух месяцев ждал встречи с пульмонологом; а житель с ректальным кровотечением, диагностированным около шести месяцев назад, еще не был осмотрен гастроэнтерологом или хирургом». Большинство получателей услуг в интернатах лишены стоматологической помощи – поэтому не имеют зубов или страдают от зубной боли.
По данным Росстата и Минтруда в России работает 523 психоневрологических интерната, в которых проживает чуть более 157 тысяч человек. Из них 52,4 тыс. человек – граждане старше 60 лет. Численность получателей услуг в каждом интернате колеблется от 100 до 1000, но в среднем это 400–500 человек на учреждение.
В 2016-м году из российских интернатов «выбыли» 14 827 человек, из них 1344 уехали домой, 2957 перевели в другие учреждения, 9902 умерли.
ПНИ и паллиативПримерно половина жителей ПНИ имеют тяжелые нарушения, не могут за собой ухаживать и находятся в так называемых отделениях милосердия – как правило, это комнаты на 8–12 человек, где люди лежат круглосуточно.
Учредитель благотворительного фонда помощи хосписам «Вера» и директор московского Центра паллиативной медицины Нюта Федермессер, выступая на Совете по правам человека при президенте России 24 июня 2019-го года, рассказала о своих поездках по стране с проектом Объединенного Народного Фронта «Регион заботы»: «Я задалась задачей найти всех, кто нуждается в паллиативной помощи. Многие из этих людей проживают в ДДИ и ПНИ исключительно в отделениях милосердия. И на сегодняшний день я посетила очень много этих учреждений — в 20 регионах страны из 26 пилотных». Ее презентация с фотографиями из ПНИ имела большой общественный резонанс.
Рассказывая о жизни в отделении милосердия, Федермессер показала фото привязанной чулками к кровати пожилой женщины: «Это лечение Альцгеймера и деменции в ПНИ. Абсолютно типичный вариант — помещение человека в изолятор и фиксация его на кровати. Фиксация в позе Христа, распятым. Чулками — очень удобно, они немножко тянутся и не оставляют следов. В случае если приезжает проверка, отвязать можно быстро».
Аутоагрессия в ПНИ тоже «лечится» связыванием. Из выступления Нюты Федермессер на заседании СПЧ:
«У них навязчивые движения, — говорят мне, — поэтому мы их связываем». Еще одна вытертая стена за головой взрослого мужика. Видите? (Показывает фотографии.) Он делает вот так (запрокидывает голову), он все время бьется головой об стену. Это единственное движение, которое ему доступно. На стенах нет ничего интересного, в комнатах нет телевизоров, нет звука. Навязчивые движения у детей, когда они суют руку в рот и вызывают у себя рвоту, это то единственное ощущение себя и своего тела, которое им доступно.
В ПНИ не лечат боль – для этого там нет необходимых обезболивающих. Скорую помощь, которая могла бы сделать укол анальгетика, в такие учреждения не вызывают. На фотографии из презентации Федермессер — лежащая в кровати женщина с огромным животом. У женщины онкологическое заболевание, грыжа, тяжелый болевой синдром и асцит. «У нее было одно-единственное назначение, назначение сделано психиатром этого учреждения, — четыре разных вида мочегонных для уменьшения асцита. Все».
В отделениях милосердия много маловесных, скрюченных из-за высокого эпилептического статуса людей – по словам Нюты Федермессер, люди лежат в скрюченном состоянии годами, у них появляются пролежни и нарастают деформации тела, боль сопровождает их 24 часа в сутки. Умирают они мучительно: «Они выкручиваются назад, у них запрокинута голова, которая часто лежит фактически на пояснице, вывернуты ноги».
Сколько в психоневрологических интернатах людей с онкологическими заболеваниями – точно неизвестно до сих пор. Если человек с таким заболеванием не «дошел» до больницы, а умер в ПНИ, то в статистику онкозаболеваний его случай не попадет. Диспансеризация во многих ПНИ является формальностью – об этом, в частности, говорили психиатры Центра Сербского на встрече с общественными организациями в октябре этого года.
У многих жителей интернатов онкология диагностируется очень поздно, когда медицинская помощь уже бессмысленна.

Лечение хронических ран и пролежней
Врач Вячеслав Никитин о гидроактивных повязках и принципе влажного заживления ран
Михаил, один из жителей московского ПНИ, 14 лет прожил в ПНИ с диагнозом «шизофрения». Я узнала о нем из сообщения другого жителя этого интерната – на присланном им видео Михаил лежит, свернувшись в позу эмбриона, в кровати и тяжело кашляет. В комнате, где лежит Михаил, живет еще 7 человек. Чтобы они не видели его тяжелое состояние, персонал отгородил кровать Михаила белой ширмой.
Общественные активисты связались с Департаментом соцзащиты Москвы и с директором московского Центра паллиативной медицины Нютой Федермессер. Через два дня Михаила увезли в хоспис в московском районе Куркино. Он уже едва ходил. Его положили в светлую палату на 4 места, из нее можно было напрямую выйти во двор, чтобы покурить. Михаил курил много лет и бросать не хотел, несмотря на болезнь. Когда мы его навестили, он сказал, что впервые за много недель крепко спал. Его обезболили. За полгода до этого у Михаила был диагностирован рак легкого – в последней, неоперабельной стадии. Но никакой паллиативной помощи все эти полгода он не получал. В ПНИ наркотических анальгетиков нет, а госпитализировать людей из ПНИ принято только в психосоматические отделения больниц. Хосписы такими не являются. Когда Михаилу было особенно плохо и больно, ему давали нейролептики, чтобы он спал и не беспокоил остальных.
Ему было больно много недель. Он задыхался. Лишь в хосписе он увидел другую жизнь и другое отношение. «Здесь так красиво», — сказал он мне, когда я его навещала. Михаил умер в хосписе через 2 недели – обезболенный и спокойный.
С тех пор прошло около двух лет. В Москве ситуация стала меняться – по словам Нюты Федермессер, Департамент здравоохранения и Департамент соцзащиты заключили соглашение о взаимодействии, так что теперь люди с паллиативными заболеваниями, живущие в ПНИ, могут получать услуги в хосписах. Схема получения такой помощи простая: необходимо позвонить в координационный центр Центра паллиативной медицины, оттуда запрос направят в департамент здравоохранения, который согласовывает перевод пациента из ПНИ в хоспис. Но главная проблема по-прежнему упирается в личность опекуна: если директор ПНИ, отвечающий за 500-600 подопечных, не знает или не хочет знать о состоянии конкретного человека, нуждающегося в специализированной помощи, никаких запросов не будет, и о паллиативном пациенте система здравоохранения просто не узнает.
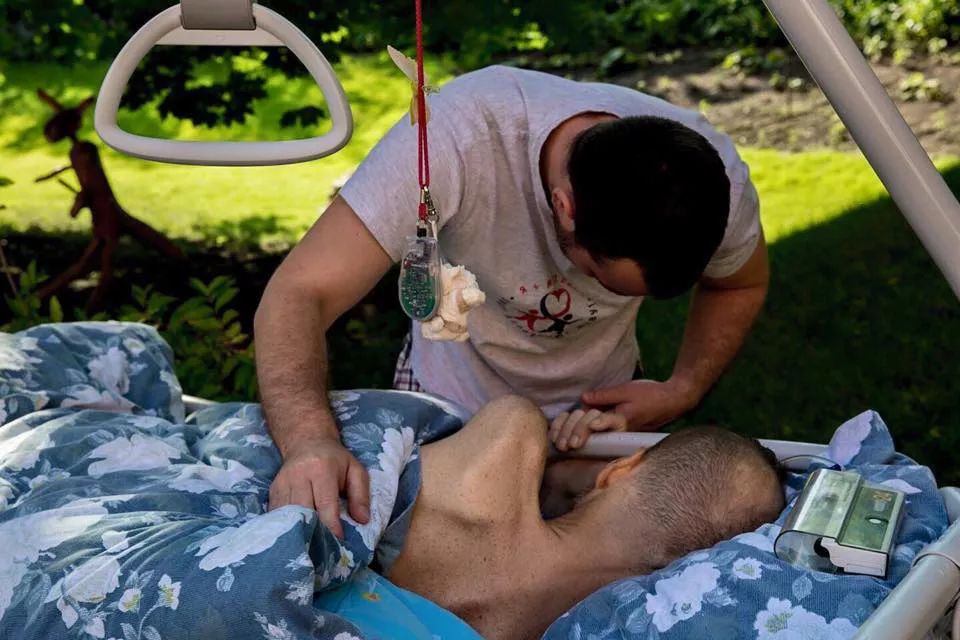
В других регионах ситуация и вовсе не изменилась, о чем говорят отчеты правозащитников и европейских комиссий. Человек в ПНИ фактически лишен личности. Когда он жалуется на боль, его не слышат. Когда он кричит от боли, ему делают укол успокоительного. Многие люди в ПНИ терпят боль месяцами и годами.
Детские дома-интернаты для детей с ментальными нарушениями (ДДИ) и специализированные дома ребенка – учреждения, тесно связанные с ПНИ. В домах ребенка много паллиативных детей, которые, дорастая до 4 лет, переводятся в ДДИ, а если доживают до совершеннолетия – оказываются в ПНИ.
Весной 2019-го года я ездила вместе с Нютой Федермессер в регион, соседний с московским. В специализированном доме ребенка, где официально открыто 5 паллиативных коек, мы увидели детей, которые месяцами живут в медицинском изоляторе – от коридора их отделяет лишь стеклянная стена, в палате всегда, круглые сутки, горит свет. Они не гуляют и вообще не покидают палату. У всех этих детей есть родители, которые не могут получить для них помощь дома. Нюта Федермессер говорит, что дети могли бы жить дома – если бы на дому был обеспечен необходимый уход.
Мы едем дальше – в детский дом-интернат и посещаем отделение милосердия: в 5 группах живет 50 детей. Коротко стриженые под «ежик» головы, растянутые колготки, футболки большого размера – не поймешь, мальчики или девочки лежат перед нами в кроватках за железными бортиками.
13-летняя Лиза с синдромом Ретта пришла в этот интернат на своих ногах, ее привела мама. А теперь Лиза лежит – тело деформируется, позвоночник искривлен, ноги изогнуты.
Чтобы замедлить деформацию, девочке нужно выпрямлять ноги и спину, но сделать это невозможно – в учреждении нет обезболивающих, а Лизе больно. Через какое-то время ей будет больно постоянно.
В этом ДДИ 235 сотрудников, детей вдвое меньше. В прошлом году регион потратил на этот интернат 140 млн.рублей. Содержание одного ребенка в год стоит чуть меньше 988 тыс. рублей. В сутки на одного ребенка выделяется 14 рублей на медикаменты. Понятно, что ни об эффективном обезболивании, ни о специальном парентеральном питании для маловесных детей речь не идет. Решить проблемы этих детей можно только одним способом, убеждена Федермессер: нужно развивать детскую паллиативную помощь на дому. И стоит она не дороже, чем миллион рублей в год на Лизу, которая лишилась своего дома из-за болезни.
Что делать?За последние полвека отношение к людям с ментальными нарушениями в мире сильно изменилось. В развитых странах реформируются системы стационарного ухода за людьми с инвалидностью — постепенно разукрупняются и закрываются большие интернаты, люди выводятся в общество, живут в обычных жилых кварталах – самостоятельно, при небольшой поддержке специалистов или в плотном сопровождении. Все это называется деинституционализацией. Еще в 2005 году ВОЗ приняла декларацию, в которой закрепила за людьми с психическими расстройствами право на полноценную жизнь в обществе, а не в закрытых учреждениях. Вывод человека из больших закрытых институций в социум – одна из основных рекомендаций и Совета Европы — и в частности подотчетного ему Комитета по предотвращению пыток и бесчеловечного и унижающего достоинство обращения (ЕКПП). Так, осенью этого года ЕКПП рекомендовал России провести деинституционализацию в сфере психиатрии.
Нарушения прав человека в ПНИ являются следствием институционализации, полагают эксперты, ведь чем больше учреждение, тем меньше в нем уважается личность.

Как общаться с людьми, страдающими деменцией
Советы, что делать, если человек с деменцией не узнает родственника, ищет ребенка, отказывается принимать лекарства
Курс на деинституционализацию держат не только США и Западная Европа, но и постсоветские страны – например, Польша, Словения, Македония, Молдова, Грузия, Украина. Все эти страны проводят реформы в сфере помощи людям с ментальной инвалидностью, считая их обязательной частью исполнения Конвенции ООН о правах инвалидов. Россия ратифицировала Конвенцию в 2012-м году, а в конце февраля 2018-го года РФ впервые отчиталась перед ООН в части выполнения Конвенции. Комментируя российский доклад, Комитет по делам инвалидов ООН (КПИ) указал, что РФ до сих пор отдает приоритет медицинской модели в реабилитации инвалидов, а в интернатах закрытого типа живет значительное число детей и взрослых. В ООН убеждены, что такие подходы приводят к сегрегации людей с инвалидностью.
Один из важных шагов к деинституционализации – это выстраивание системы сопровождения инвалидов дома, в социуме, на работе. Такую систему в профильных НКО предлагают называть сопровождаемым проживанием. Сопровождаемое проживание – это форма социальной защиты, при которой человек, нуждающийся в уходе, поддержке в обучении или трудоустройстве, живет дома или в малой жилой группе при сопровождении специалистов. Такие формы давно выстроены в развитых странах, в России проекты сопровождаемого проживания есть пока только у благотворительных организаций.
Недавно о запуске нового направления своей работы, связанного с реформированием ПНИ, объявил проект ОНФ «Регион заботы» во главе с Нютой Федермессер. Это результат поездок по стране, в том числе, по социальным учреждениям. Его цель - создание альтернативы интернатам для людей с ментальными нарушениями, в том числе совместного проживания в обычных жилых домах. С 2020 года проект будет запущен в 5-ти пилотных регионах России, главы которых решили отказаться от модели строительства больших ПНИ в пользу современного подхода. В качестве консультантов «Регион заботы» привлекает экспертов из Санкт-Петербургской благотворительной организации «Перспективы» , московской благотворительной организации «Центр лечебной педагогики». По словам Федермессер, есть первые результаты в виде предложений по законодательным изменениям и рекомендаций по реформированию ПНИ – руководство проекта "Регион работы" обещает обнародовать их до конца 2019 года.
Тем временем НКО и родительское сообщество требуют от государства принятия законодательства, закрепляющего сопровождаемое проживание для инвалидов как принцип или форму социальной защиты. Об этом в ноябре 2019-го года родители и НКО написали письмо президенту РФ.
Если такая система будет выстроена, то даже тяжелые, паллиативные пациенты могут жить в домашних условиях.
Например, в Израиле определяющим фактором в выборе формы ухода за больным человеком является его личное желание, либо, в случае невозможности установить это желание, — желание его родных.
Еще один важнейший аспект реформы, без которого она невозможна, — закон о распределенной опеке, который позволил бы родителям, родственникам, а также НКО частично становиться опекунами взрослых недееспособных граждан. Сегодня, попадая в ПНИ, такие граждане оказываются во власти директора учреждения, что создает предпосылки для нарушений их прав.
Из интервью Нюты Федермессер: («В существующей в нашей стране системе болезнь — это преступление», Газета "Коммерсантъ" №77 от 06.05.2019)
«Сейчас вся ответственность за человека, имеющего ментальные нарушения, находится в руках одного человека — руководителя ПНИ или ДДИ. Мы много видели таких учреждений, это часть ГУЛАГА. Эти учреждения все на окраине, задвинуты с глаз людских, их как бы и нет. Они закрыты, там нет волонтеров, туда не ходят люди из внешнего мира, и никакое начальство туда не доезжает. И вот сидит там такой царек, директор, который распоряжается человеческими жизнями, деньгами, временем, силами, мозгами. Закон о распределенной опеке — это законодательный инструмент, позволяющий открыть двери в эти учреждения. Как только мы открываем двери, мы снижаем уровень хамства, нарушений закона. Это сродни установкам камер на улицах: поставили камеры – снизилась уличная преступность. Ну, в ПНИ камерами проблему не решишь – там слишком много таких мест, где камеру нельзя поставить и где может совершаться насилие. Поэтому волонтеры, НКО, внешние юристы, правозащитники – должны иметь возможность туда входить. И только закон может дать им такое право...»
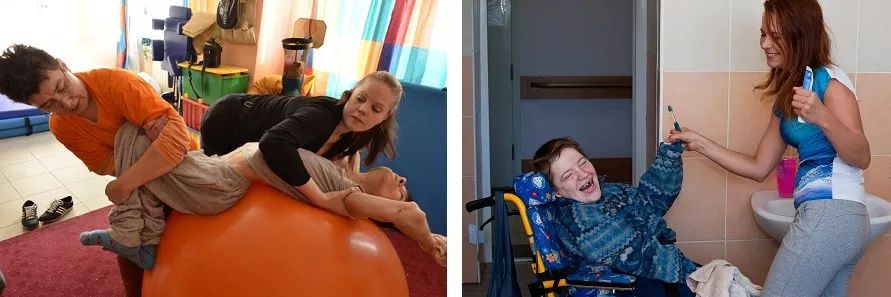
В вопросе распределенной опеки мнение общественных организаций единое – закон нужен. Президент благотворительной организации «Перспективы» Мария Островская убеждена, что закон о распределенной опеке – это «главный системообразующий фактор реформы». Не будет закона – не будет реформы.
«Мы должны закончить с конфликтом интересов, который делает интернаты системой человеческого произвола, — говорит Островская. — Люди находятся в изоляции в закрытых учреждениях, во власти директора, и это условия для произвола. Нужно разделить отстаивание интересов гражданина, живущего в ПНИ, и ответственность за его социальное обслуживание. У человека должен появиться законный представитель вне интерната».
Соответствующий законопроект о распределенной опеке был разработан в 2016-м году экспертами из Совета Федерации, правительства РФ, профильных НКО и в том же году был принят Госдумой в первом чтении. Однако с тех пор «завис».
На заседании СПЧ Нюта Федермессер заявила: «Принятие этого закона тормозится. Это первый шаг к открытым дверям, а значит, к изменению качества жизни сотен тысяч людей, проживающих в ПНИ по всей стране. И это про каждого из нас, как и паллиативная помощь. Это только кажется, что это про каких-то других. Это про нас с вами».

Сегодня ПНИ – это место, где под одним руководителем работают врачи, санитарки, социальные работники, психологи, реабилитологи, юристы. Каждый из этих сотрудников должен быть на стороне получателя услуг, говорит директор Центра лечебной педагогики Анна Битова, — но по факту все эти специалисты на стороне директора, потому что он их работодатель. «Врачи – например, психиатр и терапевт, — это важные люди в интернате, потому что там много людей, требующих постоянной помощи, — говорит Анна Битова. – Но мы считаем, что врачи, работающие в интернатах, должны быть сотрудниками системы здравоохранения, а не социальной защиты. Иначе получается, врач подчинен директору, который одновременно является и опекуном, и поставщиком услуг. Это конфликт интересов. Доктор должен быть независим, его точка зрения должна быть независима. Он должен учиться, повышать свою квалификацию, знакомиться с самыми новейшими сведениями в области медицины. Если бы он был сотрудником здравоохранения, он бы все это получал».
Кроме этого, жители ПНИ должны получать специализированную медицинскую помощь в поликлинике по месту жительства – если у жителя ПНИ травма, его осмотрит травматолог, а если у него онкология, то его примет онколог. Вызывать узких специалистов в ПНИ невозможно. Люди, нуждающиеся в паллиативной помощи, должны получать ее в ПНИ, а в тяжелых случаях – в хосписах.
Необходим жителям интернатов и постоянный доступ к внешней юридической помощи – юрист в ПНИ такую помощь оказывать не может из-за конфликта интересов, полагает директор ЦЛП. Наконец, персонал ПНИ нужно обучать, убеждена Битова: уважительному отношению к человеку и к его состоянию, базовым знаниям о его правах. Согласна с коллегой и Нюта Федермессер:
«Если человек в ПНИ бьется головой о стену, если ребенок в ДДИ засовывает в рот кулак, чтобы вызвать рвоту — значит, это единственные ощущения, которые доступны этим людям. Им необходима коммуникация, контакты, персонал должен с ними разговаривать, гулять, общаться. Врач и медсестра должны знать, как распознать боль, как обезболить. Качество жизни человека в таких учреждениях зависит не только от таблетки и не от стоимости кровати, а от персонала, оно зависит от наличия достаточного количества обученных людей. Таких людей должно быть достаточно, и они должны приходить в любое место, где человек, нуждающийся в их помощи, живет – в городе, в деревне, дома, в ПНИ или в больнице».
Автор - журналист ИД "Коммерсантъ" Ольга Алленова
Проконсультироваться о возможностях получения паллиативной помощи можно, позвонив на Горячую линию помощи неизлечимо больным людям фонда «Вера»: 8-800-700-84-36
В Москве с запросом о переводе человека из ПНИ в Центр паллиативной помощи можно звонить на Единый городской координационный центр паллиативной помощи* в столице: 8 499 444-04-57
Защитой прав детей и взрослых, проживающих в ПНИ, занимаются следующие организации:
Центр лечебной педагогики (г.Москва): 8 (499) 131-06-83, http://www.ccp.org.ru/.
Фонд «Перспективы» (г.Санкт-Петербург): 8 (812) 320-06-43, http://www.perspektivy.ru/.
Центр лечебной педагогики (г.Псков): 8 (8112) 29-03-83, http://clp.pskov.ru/
Всероссийская организация родителей детей-инвалидов (ВОРДИ): 8-800-777-23-47, http://vordi.org/
Православная служба помощи «Милосердие», проект «Помощь в ПНИ»: https://miloserdie.help/pomoshch-v-psikhonevrologicheskom-internate/
«Антон тут рядом». Центр комплексной поддержки людей с аутизмом и их семей: https://antontut.ru/
*«Координационный центр паллиативной помощи» ГБУ «ЦМРМП»
Материал подготовлен с использованием гранта Президента Российской Федерации на развитие гражданского общества, предоставленного Фондом президентских грантов.
Перепечатка материала в сети интернет возможна только при наличии активной гиперссылки на оригинал материала на сайте pro-palliativ.ru.
Запрещается перепечатка материалов сайта на ресурсах сети Интернет, предлагающих платные услуги.