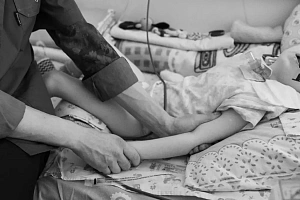
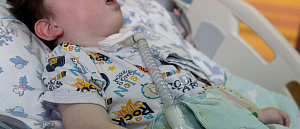
Дети с онкологическим неизлечимыми заболеваниями — отдельная группа пациентов. Как правило, врач располагает очень ограниченным временем на работу с семьей, в то время как симптомы — судороги и боль — более выражены и контролировать их сложнее.
Острая проблема — переход от куративного лечения к паллиативной помощи, часто он происходит слишком поздно. У большинства детей с другими неизлечимыми заболеваниями довольно продолжительный жизненный прогноз, а родители знают о болезни чуть ли не с рождения ребенка. В случае с онкологией родители помнят своего ребенка здоровым, они только что боролись вместе с врачами, проходили интенсивное лечение, направленное на выздоровление. Разговор о паллиативе становится для еще одним, сильным потрясением.
Все это вносит специфику в работу врачей. Об особенностях ведения детей с онкологическими заболеваниями рассказал Павел Бурыкин, ведущий эксперт по организации паллиативной помощи Благотворительного фонда помощи хосписам «Вера».
Завеса тайны между родителями и онкологами
К сожалению, в нашей стране детей из онкологии часто передают в паллиатив слишком поздно. Многие сложности уходят корнями в саму суть работы врача-онколога. Ему действительно важно поддерживать боевой дух пациента и его родных. Они «заряжают на позитив», и сами «заряжены». Возможно, из-за этого им так тяжело признать, что лечение оказалось неэффективным, а объяснить это семье — еще тяжелее. Бывает, что родители до последнего не понимают, что их направили получать не куративное лечение, а паллиативную помощь.
«У нас были случаи, — рассказывает Павел, — когда все, что мы успевали — перевезти ребенка из онкологического отделения или больницы в хоспис, где он сразу или на следующий день умирал. Были случаи, когда и довезти не успевали. О какой работе с пациентом и его семьей тут может идти речь?»
Хорошая и правильная история, когда онколог предупреждает о возможном развитии событий, знакомит с паллиативным специалистом заранее, и объясняет какие перспективы у пациента, например, приводит статистику выживаемости при определенном заболевании. Если этого не происходит, паллиативным специалистам приходится прикладывать множество усилий, чтобы объяснить ситуацию и помочь с ней справиться. Хотя все было бы намного проще, если бы не было «завесы тайны» между родителем и врачом-онкологом.

«Одиночество детей — это смерть до смерти»
Почему «правда ради правды» и «заговор молчания» иногда одинаково опасны
Тяжелая правда лучше неопределенности
В отличие от детей с генетическими заболеваниями, у детей с онкологией есть шанс на излечение и дальнейшую долгую жизнь. Этого ждут, хотят и на это надеются все родители. Очень тяжело, когда эти надежды рушатся. И быть рядом с семьей в этот момент сложно. Но задача паллиативного специалиста — пройти этот путь вместе с ними, помочь найти силы и «духовный стержень».
«Я убежден, что какой бы ни была тяжелой правда, она лучше неопределенности. — говорит Павел, — Так как еще очень многие специалисты, в частности онкологи, не готовы вести сложные разговоры и предпочитают их избегать, нам, в паллиативе, важно уметь эти пробелы восполнять. Бывали случаи, когда мои коллеги говорили, что “семья не идет на контакт”, — это значит только то, что специалист не может найти к ним подход. Команда, которая работает с ребенком — большая, и уж у кого-то должно получиться, у врача, медсестры, психолога…»
В медицинском плане при переходе в паллиатив значительно смещается фокус на обезболивание и контроль симптомов. Наладив отношения с семьей, заручившись их доверием, паллиативный специалист должен обсудить с родителями переход от куративного лечения, часто агрессивного и уже приносящего больше вреда чем пользы, к изменению качества жизни.
«Часто родители сами видят, что эффекта от куративного лечения больше нет. — рассказывает Павел, — например, после огромного количества гемотрансфузий, которых «хватает» на все меньшее и меньшее количество времени, они видят, что состояние ребенка не улучшается, как раньше, а, наоборот, только ухудшается. Понять это и принять — разные вещи, но при грамотном построении диалога специалист сможет все объяснить родителю и получить адекватный ответ».

Паллиативная психологическая помощь подросткам
Подростковый возраст - время надежд, поиска смысла. Как говорить о будущем с подростком с неизлечимым заболеванием?
Родители скрывают от ребенка реальное положение дел
Есть родители, которые не произносят при ребенке слова «хоспис», «паллиатив», и просят врачей не произносить. А есть те, кто скрывает от ребенка диагноз и прогноз, и требуют того же от медиков.
«Я очень твердо обозначаю свою позицию в этом вопросе, — объясняет Павел, — мы не “причиняем добро” насильно. Если наша помощь не нужна, навязывать ее нельзя. Ребенок все прекрасно понимает, даже маленький. Обычно я соглашаюсь не говорить на “запретные” темы первым. Но всегда предупреждаю: если ребенок спросит, врать я не стану».
Во время подобных разговоров, задача команды — донести до родителей важность честных отношений с ребенком и особенности восприятия смерти в разном возрасте.
Условно детей можно разделить на четыре возрастные группы, к каждой из которых нужен свой подход. Важно понимать, что четких границ у этих групп нет и только при личном общении можно понять, какой подход выбрать в конкретном случае. Детям до года ничего объяснять нет смысла. В этом возрасте им нужно, чтобы рядом была мама, для них важнее всего тактильные ощущения.
- Дети дошкольного возраста воспринимают смерть, как обратимое явление, игру. Важнее всего для них — реакция родителей. Даже умирая, они следят за ней, и им не страшно, если родитель спокоен.
- Начиная со школьного и до подросткового возраста дети уже понимают, что смерть — необратима, но для них она не конец. Если семья верующая, то ребенок может думать, что после смерти люди, попадают в рай или ад. Если семья не религиозная, у детей этого возраста все равно образуются собственные представления о «загробном мире». Например, что они попадут в компьютерную игру или на другую планету.
- Самый сложный возраст для восприятия собственной смерти — подростковый. Подросток может воспринять и принять чужую смерть, но не свою. И с этой позицией очень тяжело работать. Подростку нужно время и участие взрослого, постоянные открытые и честные разговоры, чтобы наступило принятие. В противном случае реакция может быть очень бурной, что, к сожалению, часто приводит к паллиативной седации.

С принятием смерти мы вернули в семью качество жизни
Отец паллиативного ребенка — о трудном пути принятия болезни и смерти, изменении картины мира, о жизни здесь и сейчас
Мечта смещает фокус внимания
Исполнение мечты — это важный этап в работе не только с онкологическими пациентами, а с любыми детьми. Но, учитывая особенности онкологических пациентов, это приобретает дополнительное значение.
Это хороший «инструмент», который позволяет сместить фокус внимания родителей и ребенка на жизнь, сколько бы ее ни осталось. «Как только уходит боль физическая, в тот же момент появляется боль душевная, — объясняет Павел, — внимание человека ограничено, и важно переместить его на что-то положительное, это помогает справляться с такой болью».
Мечты у детей всегда разные, это может быть планшет или встреча со знаменитостью. Но бывают и сложные задачи, например, путешествия. «Одна девочка мечтала побывать в Дубае, — рассказывает Павел, — Мы успели буквально в последний момент. Еще несколько дней, и уже ничего бы не получилось: конечно, мы довезли бы ее в Абу-Даби, но она бы этого уже просто не поняла. Была еще одна очень сложная история, с другой девочкой, которая мечтала побывать в Корее. Она была на довольно больших дозах обезболивающих, а в Корею их провезти невозможно. К этой истории подключился даже российский посол — девочка все же побывала в Корее».
Задача работы паллиативных специалистов, конечно же, в первую очередь — повысить качество жизни ребенка. Но это цель «в моменте». А есть еще и большой блок работы с семьей, которая продолжается и после смерти ребенка.
«Когда ребенок уходит, остается память, — объясняет Павел, — и очень важно, чтобы это были светлые, счастливые воспоминания, не омраченные болью и страданием. Высший пилотаж и показатель работы паллиативного специалиста — исполнение мечты ребенка. Это значит, что все остальные этапы успешно пройдены: ребенок обезболен, контакт с ним и с семьей налажен, “духовный стержень” найден. Без этой базы дойти до исполнения мечты не получится».

Сделать все для тяжелобольного ребенка не всегда означает ИВЛ или реанимацию
Когда можно останавливать медицинские вмешательства, которые продлевают жизнь ребенка с неизлечимым заболеванием
Говорить о выборе пути
Разговор о выборе пути — самая важная часть коммуникации команды паллиативных специалистов с семьей. Родителю важно, чтобы и после смерти ребенка он знал, что сделал все правильно.
При каждом типе опухоли свои характерные причины смерти — жизнеугрожающие состояния (кризисы), которые чаще всего заканчиваются летальным исходом.
Во время кризиса существует три пути:
- организовать индивидуальный пост дома;
Важно
Это возможно, если кризис не проходит молниеносно, и у команды есть время хотя бы доехать до подопечного, например, при развитии полиорганной недостаточности, постепенно нарастающей одышки. Если же времени нет, то важно оставаться на связи с родителями, вести процесс умирания, пусть и дистанционно.
- отправиться в хоспис;
- вызвать скорую, после чего ребенок попадет в реанимацию.
«Хоспис чаще всего выбирают те, кто хочет избежать аутопсии. Этот вариант, скорее, для спокойствия родителей, которые этой процедуры боятся. Я уверен, что ребенку всегда лучше дома, даже если он не в сознании. Мы не можем знать, слышит он что-то, чувствует ли запахи… Не зная уровень сознания, мы всегда отталкиваемся от того, что оно есть. Большинству из нас было бы дома лучше и спокойнее.
По поводу реанимации у меня была такая история: когда я только пришел в 2019 году в “Дом с маяком”, выездная служба в Подмосковье как раз только начиналась, и по статистике 80% подопечных детей умирали в реанимации. Я понимал, что дело в том, что наши специалисты не говорят с родителями о выборе пути. Мы предприняли ряд мер, и в течение полугода все наши врачи провели сложные разговоры с родителями своих пациентов: о перспективах, прогнозах и вариантах развития событий. Через полгода статистика кардинально изменилась: только около 20% детей умирали в реанимации. Это доказывает важность честного открытого разговора. Знания дают возможность сделать действительно осознанный выбор».
О чем важно помнить при работе с ребенком с онкологией
- Честный разговор и доверие — важнейшая и очень сложная часть работы с семьей, в которой умирает ребенок. Поможет только четкая и слаженная работа всех членов команды.
- Паллиативному специалисту важно наладить контакт с онкологом, у которого лечился ребенок, чтобы наладить бесперебойную работу и своевременное начало паллиативной помощи.
- Качественный контроль симптомов — базы паллиативной помощи. Без этого любой разговор будет бесполезен.
- Консультативная помощь специалиста паллиативной помощи должна быть доступна семье 24/7. Это даст ребенку и родителям чувство, что они не одни и о них позаботятся.
Перепечатка материала в сети интернет возможна только при наличии активной гиперссылки на оригинал материала на сайте pro-palliativ.ru.
Запрещается перепечатка материалов сайта на ресурсах сети Интернет, предлагающих платные услуги.