В марте 2018 года, хирург-онколог Андрей Павленко узнал, что у него рак желудка третьей стадии. Почти два года в проекте «Жизнь человека» он рассказывал о своей борьбе с болезнью и об онкологической помощи в России. После рецидива заболевания врач решил отказаться от агрессивного лечения и провести оставшееся время с родными.
5 января 2020 года Андрея Павленко не стало.
В интервью порталу «Про паллиатив» коллеги, ученики и друзья Андрея Николаевича рассказывают о том, как история доктора повлияла на их отношение к медицине, жизни и пациентам, которых нельзя спасти.
Врач-онколог Юлия Михеева
«Андрей сразу сказал нам и себе: "У меня два-три месяца в лучшем случае"»Юлия Михеева, врач-онколог (химиотерапевт) онкологического отделения Клиники высоких медицинских технологий им. Н.И. Пирогова СПбГУ

Я хорошо помню день, когда мы узнали, что у него прогресс болезни в очень агрессивной форме: это был и день рождения моего сына… Никто не мог в этот день работать, мы пересматривали видео лапароскопии несколько раз и реально плакали. Я раза четыре подходила к дверям палаты, где лежал Андрей Николаевич, но понимала, что слезы ему не нужны. В итоге зашла только в 17.00, а вышла через пять часов. Это был такой последний серьезный наш разговор. Мы много говорили про жизнь, про смерть, многое обсуждали, смеялись…
Недавно я посмотрела фильм «Жизнь человека. Последнее интервью», где Андрей Николаевич последний раз рассказывает о себе, и еще сильнее осознала, насколько ему было тяжело. Дело не столько в диагнозе, сколько в физической невозможности все успеть, а надо.
Мы с медсестрой по отделению за ним ходили со шприцем и проводили инфузию там, где могли его поймать – то в ординаторской, то в кабинете. Он действительно сгорал на работе, при этом никогда не жаловался.
*****
У Андрея Николаевича было кредо: не скрывать от пациента истинное положение дел, если только он сам не отказывается. Как правило, мы задаем вопрос: «Какой объем информации вы хотите знать?». Почти все говорят, что хотят знать все, как есть. Андрей считал, человек должен знать, сколько у него времени, чтобы не тратить его зря, чтобы привести все свои дела в порядок и подготовиться к переходу…
Сложнее всего - правильный выбор слов: что болезнь неизлечима, что возможности современной медицины заканчиваются… А ведь доктор тоже человек, ему тоже больно от того, что он не может помочь каждому.
Андрей всегда говорил: «Не давайте ложную надежду». Да, можно сказать: «У нас в запасе есть еще одна линия химиотерапии, будем пробовать». Но когда вы видите, что все, жить осталось совсем недолго, не нужно отнимать у человека его же время: он мог бы его провести с родными и близкими, а не в больнице.
В мировой практике существует такое понятие как потенциальная продолжительность жизни, и если она меньше трех месяцев, считается, что лечение принесет человеку не пользу, а вред.
Помню, одну пациентку с колоректальным раком мы лечили полтора года. Лечили-лечили-лечили, и в какой-то момент она приходит и уже – «плохая». Вы не поверите, она умерла через несколько дней после нашей последней беседы, в результате которой мы порекомендовали поддерживающее лечение в хосписе. Может быть, мы должны были остановиться пораньше? У человека иссякают резервы, а добавляя химиотерапию, мы сокращаем эти силы. Дни проходят в тошноте, рвоте – у пациентов с запущенными стадиями это неизбежно.
Зачастую пациент не прекращает поиски хирургов, которые прооперируют его на фоне химиотерапии. При этом есть ситуации абсолютно неоперабельные, но найдется хирург, который скажет «А давайте попробуем». И жизнь человека может закончиться на операционном столе.
*****
Но если есть какие-то шансы на победу, мы за пациента бьемся до последнего. Это было желание Андрея - он всегда брался за тех, от кого отказались в других клиниках.
Например, у нас был пациент с раком почки: на первом приеме практически умирал, ему отказали везде. Прошел год, и он до сих пор живет с хорошим качеством жизни, получает лечение. Нам удалось справиться с токсичностью препаратов, перебороть какой-то момент и взять болезнь под контроль. К сожалению, не со всеми так происходит…
На прошлой неделе ко мне пришла женщина, у нее было метастатическое поражение печени. Пересмотрев диски КТ, сделав УЗИ, перебрав все варианты, мы поняли, что необратимо повреждена паренхима печени, и помочь медицина не может вообще: химиотерапия только усилила бы токсическое повреждение организма, так называемая интоксикация. Этой пациентке я была вынуждена сказать: «Мне очень жаль, вы обратились к нам слишком поздно, сейчас вам показано только паллиативное лечение, детоксикационная терапия, и возможно, вы станете чувствовать себя лучше».
Как можно научиться говорить человеку, что он умирает? Можно в какой-то мере, но… каждый раз приходится все пропускать через себя. Поэтому и врачам нужны психологи, чтобы избежать профессионального выгорания. Ведь ты с пациентами на связи 24/7… Эта практика тоже пошла от Андрея, он считал, что доктор должен быть доступным для пациента и его родственников.

Как сообщать плохие новости пациентам
Различные протоколы сложных разговоров врача с пациентом и его родными
*****
Бывают ситуации, когда сами пациенты отказываются от лечения. Таким был Андрей Николаевич Павленко, который сказал: «Все, мне больше терапия не нужна». И уже мы его уговаривали! Когда пациент - твой близкий или коллега, здесь абсолютно теряется объективность врача...
Мы и семья Андрея Николаевича все-таки уговорили его попробовать иммунотерапию и провели несколько введений. Побочных явлений не было, но Андрей Николаевич отказался: «Нет, ребят, не надо». Он сразу сказал нам и себе: «У меня два-три месяца в лучшем случае». Так и случилось.
Эти последние два месяца были для нас сверхсложными морально, нам долго не верилось, что оставались считанные дни. Помню, сначала Андрей Николаевич сказал, что хочет умирать в больнице, но потом передумал, и коллеги помогли оборудовать «хоспис на дому».
Это время он провел с женой, детьми, в тепле и любви, среди друзей и коллег, которые приезжали. Иначе у близких, мне кажется, осталось бы чувство упущенного времени. Я, кстати, не поехала к нему в последние дни: думала, что отнять у него час времени - это мой эгоизм.

*****
Паллиативная помощь неразрывно сопряжена с моей профессией, с нашими пациентами, но это крайне неразвитое направление в нашей стране. Я считаю, что нужно бороться за него. Я состою в обществе поддерживающей и сопроводительной терапии, смотрю выступления врачей. Но… Это другая стезя работы врача, отдельная специальность. Ведь помимо лекарственной или медикаментозной терапии, должна быть психологическая помощь пациенту и его родственникам. И я думаю, что нам нужно учиться у Америки и Европы и создавать хосписы в том числе и на дому.
У Андрея Николаевича была идея хосписной службы, он работал с Катей Овсянниковой из «Адвиты», и сейчас наша команда ведет переговоры по участию фонда в нашей работе. После потери идейного лидера мы остались как дети-сироты, но я уверена, если он смотрит, он видит, что мы «крутые»… Почему так сложно говорить-то стало?…
*****
Мне сложно сказать, что Андрей Николаевич мой наставник, ведь я не хирург и была лично знакома с ним всего лишь около года. Но он открыл для меня двери… как настоящий друг и учитель дал мне возможность поверить в себя. Своим примером показал мне необходимость непрерывного обучения и совершенствования своих знаний. И спустя два года я не прекращаю учиться ни на день.

Благодаря Андрею, я начала читать художественную литературу. Однажды он спросил: «Что ты последний раз прочитала?» Говорю: «Так, статья из “Ланцета” (американский медицинский журнал The Lancet - Ред.), руководство такое-то». – «Стоп-стоп. Я имею в виду художественную литературу» - «Ну, наверное, только в школе что-то! Кроме медицины давно не читала ничего». И он такой: «Это неправильно!» И накидал мне список книг, которые рекомендовал к прочтению. Я их все прочитала.
Он открыл глаза на то, что… наверное, не надо бояться смерти. Хотя я и до этого всегда говорила себе: так, мы не плачем, мы все – временные гости. Вопрос в том, кто и как уйдет.
Я очень многим рекомендую слушать его подкасты – что делать, как относиться к болезни. Нам это очень помогает при общении с пациентами.
Дело Андрея Николаевича Павленко живет. В наше отделение стоит очередь из ординаторов, молодые врачи хотят узнать, как устроен лечебный процесс, как мы общаемся с пациентами. Значит, наверное, Андрей сделал то, что хотел.
Хирург-онколог Ростислав Павлов
«Все люди хотят лечиться, и паллиативная помощь - тоже этап лечения, только без химиотерапии»Ростислав Павлов, заместитель директора Клиники высоких медицинских технологий имени Пирогова Санкт-Петербургского государственного университета, хирург-онколог онкологического отделения

С Андреем Николаевичем мы познакомились на конференции по онкохирургии в Киеве, и тогда у меня даже не было мыслей, что когда-то приеду к нему учиться. В итоге я был на всех операциях, которые проводил Андрей Николаевич, - и помощником, и вторым хирургом, и лечащим доктором, и учеником. Он научил меня смирению, спокойствию и сдерживанию эмоций на работе. Я эмоциональный человек - иногда действую, потом думаю, такой достигатель целей. Андрей Николаевич учил ждать и наблюдать. Знаете, как отец, наставлял: «Не спеши, все успеешь»...
Андрей Николаевич, слава Богу, лишил нас возможности сообщить ему плохую новость и, когда посмотрел видео лапароскопии, сам сказал: «Я все понял, мужики, у меня прогрессирование заболевания». И добавил «Не расстраивайтесь, все будет хорошо!»
Это было в ноябре 2019 года.
Как я воспринял его диагноз? Никто не ожидал этого, и для меня это было шоком и серьезным эмоциональным испытанием. Я сказал Андрею Николаевичу, что буду с ним до конца, поддержку все его проекты.
И не позволял себе видеть в нем пациента, относился к нему как к шефу, как к учителю, который проходит сложное испытание. Но я понял, насколько тяжело пациенту после удаления желудка настраивать качество жизни.
Болезнь Андрея Николаевича подтолкнула меня сделать сайт gastric.pro для пациентов - с рассказом о питании, наблюдении, отношении к болезни. В интернете много ресурсов, которые пишут всякую чушь про рак желудка - например, о том, что его можно лечить настойкой полыни. А комплексного объяснения, что это за болезнь и как ей заниматься, я не нашел, поэтому решил собрать все научные знания и рекомендации воедино. В одной из последних переписок Андрей Николаевич написал мне, что сайт хороший. Он не часто хвалил меня, но сайт отметил. Ежедневно его посещают около тысячи человек.
*****
Все очень боятся фразы «паллиативная помощь», но это направление одно из интереснейших в онкологии: последние месяцы счастливой жизни пациента обеспечивает именно врач паллиативной помощи. Это и адекватное обезболивание, и психологическая поддержка. Мои коллеги знают, что я давно слегка «повернут» на паллиативных пациентах, стараюсь участвовать в мероприятиях по паллиативной помощи.

Где учат паллиативной помощи
Обзор программ повышения квалификации, стажировок для врачей, медсестер и не только, а также другие источники знаний
В 2014 году я начал работать в Харьковском областном онкологическом центре, и мне всегда давали самых тяжелых пациентов, инкурабельных. Никто не хотел ими заниматься, и вот я занимался. Когда после смерти человека приходят родственники и благодарят тебя за то, что ты был в эти моменты рядом... Для меня это стимул двигаться дальше.
Помню, старшие коллеги отправили меня к пациенту сообщать о плохом прогнозе. У мужчины был рак поджелудочной железы с метастазами в печень, а он не имел финансовой возможности проходить еще курс химиотерапии (в Украине она была платной). Я пришел к нему, сел, и так... глаза вниз. «Что случилось?» — спрашивает меня пациент. «Не очень хорошие новости», — говорю.
Мужчина стал меня расспрашивать, а я тогда не знал, как про это говорить, пытался подобрать слова. В итоге пациент сам все понял и даже меня приободрил: «Ну ладно, ничего страшного, варианты лечения есть?». Отвечаю: «Да, будем бороться». Он прожил три месяца, и мы до последнего были на связи. И он мне сказал: «Спасибо за три месяца счастливой жизни».
*****
Мы, врачи, не любим сообщать плохие новости, а работа с онкологическими пациентами это часто подразумевает. Да, общение с пациентами - это навык, которому можно научиться, и я развивал его в себе, читал книги. Но не пропускать эмоции через себя не получается, я все равно переживаю за каждого пациента.
Обычно это очень сложный и долгий разговор. О том, что возможности проведения химиотерапии исчерпаны, что нужна симптоматическая терапия. Например, человек может получить лечение химиотерапией и дополнительный месяц жизни, но побочные эффекты сильно ухудшат ее качество. Конечно, это всегда выбор пациента, а я как врач только рассказываю о возможностях.
Родственники пациентов часто настаивают на лечении, поэтому я всегда приглашаю их на консультацию и говорю: «Давайте спросим пациента, что он хочет, потому что лечение будет получать он, а не вы. А потом уже примем решение — продолжать химиотерапию или переходить на паллиативную поддержку».
Нужно больше рассказывать и показывать, что такое паллиативная помощь, и вводить культуру безопасности хосписов, чтобы пациент относился к паллиативной помощи как к очередному этапу лечения. Все люди хотят лечиться, и это тоже этап лечения, только без химиотерапии.

Для этого, конечно, нужны специалисты по паллиативной помощи, которые будут курировать обезболивание, питание, образ жизни пациента. То есть мне нужно передать пациента из рук в руки. В Петербурге благодаря фонду «Адвита» у меня такая возможность есть, спасибо Кате Овсянниковой.

Особенности подхода к симптомам в паллиативной помощи
Что надо учитывать, чтобы помочь пациенту с одышкой или зудом, болью или запором. Тонкости и нестандартные схемы
У меня был пациент - большой чиновник из одного города, и я понимал, что прогноз - 3-4 месяца. И вот он сидит передо мной, смотрит четко в глаза и спрашивает: «Сколько мне даст химия?» — «Ну, может, пару месяцев» — «Как я буду жить?» — «Без химии лучше» — «Хорошо. Что мне нужно принимать, чтобы у меня не болело, и я чувствовал себя бодрым?». Мы все обсудили, и когда мужчина умер, ко мне пришли его дочки и сказали, что папа прожил три месяца, и это были лучшие три месяца за те тридцать лет, которые они жили вместе — полные заботы.
*****
Сейчас я работаю на должности, на которой был Андрей Николаевич, и вижу главные задачи: доступность оказания онкологической помощи в рамках ОМС всем пациентам Санкт-Петербурга и Российского Федерации, обеспечение высокотехнологичных операций по самым современным канонам и поддержка пациента после выписки, чтобы человек знал, что он всегда может обратиться к нам за помощью и получить лечение, даже если болезнь начнет прогрессировать.
Андрей Николаевич подобрал такой коллектив, который был дружным и до болезни, и во время, и после. Мы как были единой силой, так и остаемся ею. Просто по Андрею Николаевичу стали скучать больше. Он очень крутой был, очень светлый, мы так прекрасно проводили время не только в операционной, но и вне, поэтому…

Посмотрел ли я на свою жизнь иначе? Да. Я понял, что нужно: а) больше времени уделять семье и б) если что-то хочется, стараться не отказывать себе и не переносить это на завтрашний день.
Врач-эндоскопист Станислав Сенчило
«Никто не верил, что наш коллега, друг, замечательный доктор сам не уследил, проглядел свой рак»Станислав Сенчило, врач-эндоскопист эндоскопического отделения Клиники высоких медицинских технологий имени Пирогова СПбГУ
В клинике я работаю с 2015 года, а в 2016-м пришел Андрей Николаевич, после чего открылось онкологическое отделение. Пациенты с онкологией у нас были и раньше, но с того момента их стало больше, появились более сложные случаи.
Когда мы проводим эндоскопическое исследование, предполагаем, что в желудке или толстой кишке могут быть образования, и одна из наших задач — найти их. Если я вижу доброкачественные изменения, сразу рассказываю пациенту. Но если у меня есть подозрение на злокачественный процесс, стараюсь как можно мягче сказать об этом, оградить пациента от лишних мыслей, чтобы он не опускал руки. «Наше исследование первично, мы нашли изменения, но нам нужно провести дополнительные исследования, чтобы понять, что происходит в организме. Гистология будет готова через несколько дней, не забрасывайте, пожалуйста, диагностику». Иначе как после такой информации отпускать человека домой, особенно если он пожилой? В любом случае нужна поддержка.
Если становится понятно, что человеку нельзя радикально помочь, что это неоперабельный случай, сразу же решается вопрос о паллиативной помощи. Мы со своей стороны тоже предлагаем решения. Например, ставим стент, если человек не может нормально питаться из-за стенозов в верхних или нижних отделах ЖКТ. Так пациенту будет лучше: он сможет адекватно питаться, без приспособлений типа зондов, которые мешали бы жить. Мы сами заказываем стент для этого человека, устанавливаем его, даем какие-то рекомендации по питанию. Были случаи, когда пациенты возвращались к нам через полгода на повторное эндоскопическое стентирование.
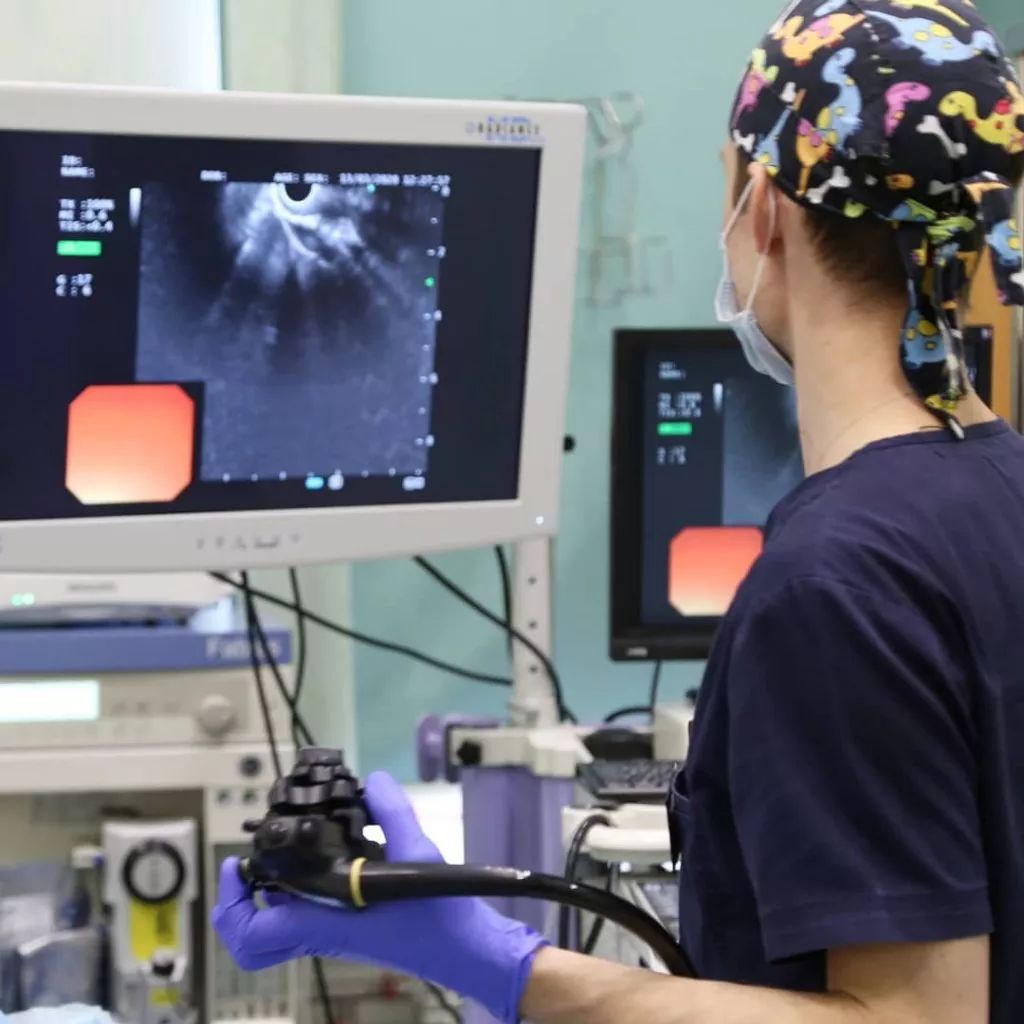
Такие эндоскопические исследования мы проводили и Андрею Николаевичу, чтобы понять, почему он не мог нормально питаться, с чем связан болевой синдром (об этих симптомах Андрей Павленко рассказывает в фильме “Последнее интервью”). И увидели, что заболевание прогрессирует, и сложно помочь радикально.
Когда мы узнали его диагноз, никто не верил, что такое возможно, просто до дрожи внутри: человек, с которым ты так хорошо общался, твой друг, замечательный доктор, сам не уследил на ранней стадии… И поначалу мы не понимали, как себя вести.
Уходишь из клиники, но продолжаешь об этом думать.
Андрей Николаевич всегда был собранным человеком, хотя это крайне сложно в такой ситуации. Решительный, добрый, очень открытый, всегда помогал… После заключительного исследования нам не удалось пообщаться тет-а-тет, мы не прощались, как в последний раз. А когда он приходил в клинику, естественно, не показывали, что все потеряно. Наоборот, спрашивали, как дела, самочувствие. Хотели поддержать.

Большой вопрос – как и в каком состоянии человек будет уходить. Иной раз для меня непонятно — вот ты отпускаешь пациента, а куда он дальше пойдет? Что родственникам делать в этой ситуации? Оставлять его дома? Везти куда-то в больницу? В хоспис? Много вопросов.
Мой отец недавно умер от рака поджелудочной железы. С самого начала я знал, что это за заболевание, на какой оно стадии и какие возможны последствия. Это был неоперабельный случай, хотя химиотерапия помогла стабилизировать процесс на определенный период. Под конец у него уже был выраженный болевой синдром, от которого в домашних условиях не избавиться.
Где пациенту лучше находиться — момент дискуссионный, — дома или в медицинском учреждении. Мы живем в Ленинградской области и не смогли там найти больницу, которая бы обеспечила необходимую помощь.
На сайте районной больницы был указан телефон отделения паллиативной службы, но по нему нам ни разу не ответили, а в Петербурге в хосписы брали по городской регистрации. Без нее речь шла только о платном учреждении. В случае с моим отцом помогла наша клиника, помощь ему смогли обеспечить.
Слава Богу, удалось снять сильные боли. Коллеги поддерживали и как доктора, и как друзья: «Звони в любое время дня и ночи».
Естественно, многие пациенты не хотели бы находиться в больнице. И психологически всем тяжело: человек лежит без родственников (особенно в условиях эпидемиологической ситуации), остается только по телефону говорить. Со своей стороны я пытался объяснить семье какие-то моменты, но все равно бывает сложно даже с близкими на эту тему общаться. Было бы хорошо, если бригада смогла бы обеспечить медикаментозную помощь пациенту на дому, объяснить родственникам, как и что делать, научить ухаживать.
*****
Наверное, сейчас я стал еще более чутко относиться к пациентам – стараюсь как можно подробнее разложить всю информацию, насколько это в моей компетенции, и подсказать, как себя вести, к кому подойти для дальнейшего обследования, даже если это обычный гастрит. С коллегами мы стали больше следить за состоянием друг друга.
Главное, что стоит помнить каждому из нас: надо больше общаться со своей семьей и жить так, чтобы мир становился хоть чуточку лучше.
Хирург-онколог Максим Черных
«Через 12 часов после собственной операции, которая выявила рецидив, он делал операцию своему тяжелому пациенту!»Максим Черных, хирург онкологического отделения Клиники высоких медицинских технологий им. Н.И. Пирогова СПбГУ

С Андреем Николаевичем я познакомился весной 2018 года на финальном отборе в Высшую школу онкологии. К тому моменту я уже был практикующим хирургом, успел поработать в отделении хирургии больницы скорой помощи.
Я запомнил, что Андрей Николаевич задавал студентам не академические вопросы, например, как диагностируется такой-то вид заболевания, а философские, этические: например, спросил, что для меня значит быть хорошим доктором.
Или был вопрос, который поставил меня в тупик: «Какие у тебя есть минусы как у человека?». Я ответил, увидел на его лице улыбку и понял, что, наверное, мы сходимся во взглядах.
Андрей Николаевич до последнего занимался сложным пациентом с двумя опухолями - раком желудка и кишечника. Вечером того дня, когда мы провели Андрею Николаевичу диагностическую лапароскопию и увидели рецидив, с ним связался этот пациент, и стало понятно, что ситуация экстренная. Андрей Николаевич позвонил мне, я вернулся в клинику, и мы с ним вдвоем сделали пациенту небольшую операцию. Это было очень показательно, что через 12 часов после своей операции, после такого потрясения, когда стало понятно, что жить осталось несколько месяцев, человек берет и продолжает помогать другим людям! Как бы плохо Андрей Николаевич ни чувствовал себя, он приезжал в отделение, решал какие-то организационные вопросы, нас не оставлял до последнего.

Особенности подхода к симптомам в паллиативной помощи
Что надо учитывать, чтобы помочь пациенту с одышкой или зудом, болью или запором. Тонкости и нестандартные схемы
Его называли «идеальным пациентом»: он на всех этапах четко следовал рекомендациям лечащих врачей и при этом адекватно воспринимал, что с ним происходит. Просмотрев видео диагностической лапароскопии, он сам нам сказал, что ему остался месяц-два. Пациенты обычно не могут это принять никак, нужно долго разговаривать, психолога подключать.
Андрей Николаевич как онколог осознавал, какие у него шансы, и исходя из этого решил, что не будет пытаться лечиться, а лучше проведет это время с семьей.
Как правило, пациенты оказываются паллиативными как раз по той причине, что им нельзя провести радикальное хирургическое лечение. Когда ко мне приходит такой человек, я все изучаю, и если понимаю, что операцию действительно делать смысла нет, со всем уважением, очень спокойно, приводя мировую статистику, объясняю это пациенту.
Бывает очень сложно донести до человека, что сейчас операция может только навредить, она не продлит жизнь. Ему сложно принять головой, что опухоль будет находиться в организме и дальше. Но когда я вижу, что пациент все понимает, передаю его дальше в руки химиотерапевтов или лучевых терапевтов. И уже они могут с паллиативной целью сделать облучение или дать какую-то не сильно токсичную лекарственную терапию. Редко, но бывают и паллиативные операции: когда вылечить нельзя, но можно облегчить состояние.

Часто паллиативные пациенты поступают по скорой, потому что угрожающие жизни ситуации развиваются внезапно. Типичная картина – мужчина или женщина лет 60-70, долго не ходил в туалет, раздутый живот, тошнота, рвота. При этом нет никакой информации, что у человека опухоль. Его кладут в экстренный стационар, начинают лечить консервативно – ставят капельницы, делают клизмы. В итоге берут на операционный стол и находят огромную опухоль в кишке, которая уже все перекрыла и проросла в соседние органы.
Выводится колостома, пациент улучшается, его выписывают с одной фразой «наблюдение онколога по месту жительства». Ты как врач скоропомощной больницы больше ничего не знаешь про его судьбу. Я в свое время на это посмотрел и подумал: надо как-то помогать этим людям, когда им можно помочь максимально эффективно. А это можно сделать только будучи онкологом.
Благодаря Андрею Николаевичу я полюбил свою профессию еще раз. Меня многие спрашивают, особенно родственники и знакомые: как ты вообще работаешь в онкологии, это же тяжело! Но я понимаю, что могу помогать людям, что это мое призвание.
В клинику Пирогова я пришел сюда из системы с жесткой иерархией, где к младшим докторам относились немножко как к конкурентам, неуважительно. А здесь я попал в абсолютно другую систему, созданную Андреем Николаевичем, где слушают мнение каждого, даже если ты просто ординатор, а если чего-то не знаешь, можешь обратиться к старшему, и он не унизит, не скажет: «Ну ты что, дурак совсем!». Это такая модель, где ты уважаешь и младшего, и старшего, где пациент стоит в центре всех решений. И эта модель переносится на жизнь в целом. Просто уважительное отношение к людям вообще, любым.

Необходимость слушать пациента и давать ему всю информацию, которая позволит человеку принять решение, – это один из принципов, которым учил Андрей Николаевич. И при таком подходе в некоторых ситуациях пациент может говорить: «Я не хочу пить таблетки, от которых меня будет рвать, я лучше не буду ничего делать, а проведу время с семьей». Но таких лично у меня было очень мало.
Каждую неделю у нас проводится консилиум - онкологическая комиссия, где собираются хирурги, химиотерапевты, лучевые терапевты, и мы планируем тактику лечения. Все плюсы и минусы лечащий врач потом обсуждает с пациентом. «В вашей ситуации лучше было бы сделать так-то, - говорим мы. - Но что бы вы сами хотели?» Проведение этих комиссий было инициативой Андрея Николаевича, и зал, где мы собираемся, носит сейчас его имя.
Хирург-онколог Илья Гоцадзе
«Смерть - довольно интимный процесс, и мы с женой и детьми пройдем через это вместе»Илья Гоцадзе, хирург-онколог, заведующий департаментом хирургии Первой университетской клиники Тбилисского государственного медицинского университета, друг Андрея Павленко

Наша дружба с Андреем началась в 2015 году, когда я приехал к нему в Петербург на стажировку, чтобы поучиться современным хирургическим подходам при опухолях толстой и прямой кишки. На следующий год мы провели серию мастер-классов в Тбилиси. В феврале 2018-го вместе ездили в Лиссабон на медицинскую конференцию. Снимали одну квартиру, общались, и ничто не предвещало плохих новостей. Андрей был бодр, отлично себя чувствовал.
Буквально через месяц после этой поездки, как сейчас помню, мне позвонила его супруга Аня. Причем это был первый звонок от нее, обычно мы просто переписывались.
«Илья, привет! — сказала она. — Низкодифференцированная аденокарцинома — это очень страшно?» Подумал, что, наверное, у кого-то из родственников или знакомых. «Какого органа? — Желудка. — У кого? — У Андрея». И в этот момент я на секундочку потерял управление автомобилем и чуть не врезался в машину передо мной, которая как раз затормозила.
Мне не хотелось, чтобы Андрей оставался наедине с этой проблемой, поэтому не сдержал обещание никому не говорить до результатов КТ и позвонил нашему общему другу, онкологу Илье Черниковскому. И уже на следующий день они встретились и прислали мне видео, как вместе обедают, и Андрей преисполнен оптимизма и готов бороться.

Мы общались на всех этапах его лечения. В августе 2018 года, когда у Андрея был период между химиотерапиями, мы с коллегами пригласили его с семьей в Батуми, сняли им домик на море, покрестили его сына. Через три недели встретились уже в Москве, накануне его операции сходили в корейский ресторан. Андрей назвал эту встречу «проводы моего желудка».
Он оказался человеком с очень мощным, кремниевым характером - никогда не жаловался. На 9 день после операции Андрей сам сел за руль и проводил меня в аэропорт.
И в принципе про болезнь мы не вспоминали до поздней осени 2019 года.
Вся беда его и весь кошмар ситуации заключались в том, что Андрей прекрасно все понимал: все сложности, все риски. У нас была какая-то пауза в общении, и вдруг от него пришло такое сообщение: «Илюха, привет! Дела плохи, у меня нашли канцероматоз». Ужасные ощущения, неописуемые по своему трагизму, я испытал в тот момент...
Андрей сказал, что не будет лечиться, но общими усилиями мы немножко на него надавили. Наверное, ему было неудобно нам всем отказать, и он согласился попробовать иммунотерапию – последний шанс, чтобы хоть как-то притормозить развитие заболевания. К сожалению, и эта попытка оказалась тщетной.
Мы же врачи, мы все понимаем. И когда началась симптоматика, которая говорит, что конец очень-очень близок, Андрей даже о ней рассказывал с улыбкой, подтрунивал.
И в принципе какого-то негатива к жизни, знаете, такого зла по отношению к той страшной ситуации, он не проявлял. Андрей все воспринимал очень мужественно - настолько, что я даже не представлял, что на это может быть способен человек в его ситуации.
*****
Мы с друзьями приехали к нему в Петербург в начале декабря 2019 года, буквально за месяц до смерти. Мы все понимали, что это, возможно, наша последняя встреча, но никто не драматизировал ситуацию. Рассказывали друг другу анекдоты, вспоминали смешные истории. Андрей хоть и осознавал, что через месяц-два может ни с кем не встретиться, о жизни рассуждал в свойственной ему очень оптимистичной, жизнерадостной манере. Но в конце декабря писал мне, что ему уже немного сложно отвечать на все сообщения, отписывался короткими фразами. В основном я общался с его супругой Аней, которая, мне хотелось бы отметить, сделала все, что может сделать супруга для мужа в такой ситуации.

Перед Новым годом я сказал Андрею: «Сейчас последних пациентов выпишу и прилечу к тебе. Я хотел бы в эти дни тебя поддержать. Может быть, я не буду к тебе домой приходить, но хотя бы ты будешь знать, что я где-то рядом. Может быть, не знаю, Ане смогу помочь, за продуктами сходить...». Андрей ответил: «Илюха, нет. Смерть - это довольно интимный процесс, это дело моей жены, моих детей, и мы пройдем через это вместе». Он запретил всем приезжать, не хотел, чтобы его видел кто-то, кроме самых близких людей.
Андрей не хотел находиться в морге, просил, чтобы его отпевали в церкви, договорился с батюшкой, чтобы в максимально короткий срок быть преданным земле, потому что были праздничные дни. Чтобы все прошло очень быстро и без пафоса.

Днем 1-го января Андрей и Аня повенчались. Это таинство произошло дома, в квартире. Вечером он позвонил мне. Улыбался, поздравил с Новым годом и... попрощался. Через два часа, видимо, обзвонив всех друзей, он опубликовал в социальных сетях свое последнее сообщение, где уже попрощался со всеми. Дальше новости о состоянии я уже узнавал от его супруги.
Утром 5-го января Аня написала мне, что Андрей умер.
*****
Это наш образ жизни - просыпаться и засыпать с мыслями о пациентах. О старых и новых, о выздоровевших и об умирающих. О том, как и когда можно прооперировать сложного пациента, а может быть, не нужно рисковать? И если человек спустя два года после операции позвонил и сказал, что пошли метастазы, думаешь, как ему помочь, куда направить дальше.
Мне, как хирургу, все-таки приходится иметь дело с пациентами, которым я еще могу помочь. А если понимаю, что уже не могу, то передаю человека клиническим онкологам или химиотерапевтам, и уже они занимаются им, пока лечение возможно. Или сразу направляю к специалистам по паллиативной помощи. У нас в Тбилиси есть несколько хосписов и отделений паллиативной помощи.
Андрей был первым в моей жизни человеком, информацию об уходе из жизни которого, об этом очень сложном, тяжелейшем моменте, я получал ежедневно, буквально по часам. Мысленно проходил с ним этот путь. Несмотря на то, что Андрей и сам знал, что делать, и ребята из его отделения создали все условия для комфорта в домашних условиях, даже его уход из жизни не был безболезненным: опухоль вела себя очень агрессивно. Аня не раз потом мне писала: «А как же мучаются другие!..»

Последний разговор
Я точно знаю, что однажды каждому из нас придется стать участником самого сложного разговора на свете...
Во основном от Ани я и узнавал, насколько на самом деле это тяжело и насколько эта проблема актуальна. Насколько она требует нашего профессионального внимания, усилий, максимального совершенствования подходов и путей помощи таким пациентам. Онкологические пациенты, к сожалению, умирают, но раз уж это неминуемо, то нужно стараться сделать так, чтобы они уходили без боли. В том числе сделать так, чтобы возможность смягчить страдания была у них и дома.
*****
Андрей был человеком очень высокого уровня внутренней порядочности. Он искренне верил в свои идеалы, в то, что и как он делает. Был честен с пациентами. Очень любил своих детей, свою семью. Всегда верил в то, что нужно давать дорогу молодым, и по мере своих возможностей старался все эти идеи реализовать.
Не могу сказать, что мое отношение к жизни, к своему здоровью поменялось. Остался просто ком в горле из-за того, что ушел добрый друг, очень достойный врач и хороший парень, который должен был еще много-много лет работать, быть счастливым отцом, идти вперед, защищать диссертации, писать статьи. Андрей был только в самом начале пика своей карьеры и по-настоящему заслужил того, чтобы быть счастливым и реализованным.
Если меня спросить, каким одним словом его можно охарактеризовать, я бы сказал «искренний». Андрей сумел всегда быть самим собой. Не всем это дано.
Записала Надежда Прохорова
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Перепечатка материала в сети интернет возможна только при наличии активной гиперссылки на оригинал материала на сайте pro-palliativ.ru.
Запрещается перепечатка материалов сайта на ресурсах сети Интернет, предлагающих платные услуги.